À travers ce chapitre1, nous essayons d’approfondir les défis de la coopération transfrontalière (CTF) en matière de santé dans l’UE, à travers l’analyse d’un cas emblématique, l’hôpital frontalier de Cerdagne, localisé dans les Pyrénées catalanes, sur la frontière franco-espagnole. Il est d’usage d’entendre que la coopération transfrontalière est un laboratoire où il est possible de tester le processus d’intégration européenne. En effet, les contrastes entre les systèmes politiques et administratifs qui régissent les États membres se manifestent sous une forme plus accentuée dans les espaces frontaliers. Son développement dès le début de l’UE est maintenant une réalité irréversible, qui a traversé plusieurs étapes, parallèlement à l’intégration et à l’élargissement de l’Union européenne (Perkmann, 2003 ; Oliveras et al., 2010, Noferini et al., 2019). Ce phénomène s’applique également pour la coopération transfrontalière sanitaire. La santé est l’un des secteurs les plus importants de la coopération transfrontalière au sein de l’Union européenne, au regard de l’impact qu’il peut avoir sur l’amélioration de la qualité de vie des habitants dans les territoires frontaliers. La question de l’utilisation des ressources de santé dans d’autres pays de l’UE, par les citoyens européens, est complexe en raison des différents systèmes d’assistance : l’architecture normative, la gouvernance, la nature du service (public, privé ou mixte), le droit d’accès aux services de base et spécialisés, la question du remboursement des frais de santé et des médicaments. De plus, la mobilité des usagers (résidents, travailleurs, touristes, voyageurs d’affaires…) et des professionnels de la santé entre les États membres reste difficile. Cependant, l’UE connaît des développements notables dans ce domaine : la législation européenne a mis en place de nouvelles politiques facilitant l’utilisation des services de santé dans d’autres pays, qui ont un impact particulier dans les zones frontalières. Dans ces espaces, de nombreuses initiatives de coopération se développent, permettant une utilisation des ressources plus aisée pour les citoyens de part et d’autre de la frontière. Néanmoins, des obstacles persistent, comme les aspects juridiques, mais également ceux liés aux représentations de la frontière.
L’intérêt pour ces questions se reflète dans la littérature académique et institutionnelle. Sans être exhaustives, quelques contributions intéressantes sont mentionnées ci-dessous. En ce qui concerne la production académique, les œuvres recueillies par Duhamel & Moullé (2010) fournissent des réflexions sur les relations entre les frontières et les soins de santé dans le cadre français, européen et international. Legido-Quigley et al. (2012) proposent un modèle analytique pour la mobilité des patients transfrontaliers grâce à une approche multidisciplinaire. D’autres auteurs se concentrent sur les aspects législatifs : Brooks (2012) traite du rôle de la Cour de Justice européenne en faveur d’une politique de santé commune de l’UE ; Jarman & Greer (2010) explorent les influences de l’OMC sur la prise de décisions de l’Union européenne sur des soins de santé transfrontaliers ; et Greer (2011) évalue les initiatives expérimentales émergentes dans ce domaine au cours des dernières décennies. D’un point de vue opérationnel, Brand et al. (2008), et plus récemment Svensson (2017), évaluent le potentiel et les limites des Eurorégions par rapport à la coopération transfrontalière en matière de santé.
La littérature institutionnelle fournit également des études intéressantes sur le sujet, menées par des experts et des universitaires de diverses disciplines, avec une présence particulière dans le domaine de la médecine. L’Observatoire européen des systèmes et des politiques de santé a présenté plusieurs études de cas sur la coopération transfrontalière en interaction avec les systèmes de santé (Glinos & Wismar, éd., 2013), et un état de l’art dans le cadre communautaire (Footman et al., 2014). Taillon (2010) analyse les expériences de la frontière entre la République d’Irlande et l’Irlande du Nord, la Mission Opérationnelle Transfrontalière se charge des expériences le long de la frontière française ainsi que d’autres exemples au sein de l’UE (MOT 2007, et documentation diverse sur site web). Le rapport pour la Commission européenne de Delecosse, Leloup, Lewalle (2017) présente une évaluation générale de la coopération transfrontalière dans le domaine de la santé, accompagnée de sept expériences (incluant l’hôpital de Cerdagne), et un chapitre sur la coopération transfrontalière sanitaire franco-belge. D’autre part, la Commission a pris la santé transfrontalière comme l’une des thématiques à considérer dans une étude sur le développement et la cohésion des régions frontalières au cours des prochaines années (CE, 2017) : le point 3.8 propose « promoting grater pooling of health care facilities » et sera illustré par une cartographie compréhensive de la CTF sanitaire dans l’UE (p. 13). En mars 2018, la Commission européenne a présenté une étude particulièrement complète de recensement des projets transfrontaliers liés aux soins de santé au niveau local et régional dans le but, entre autres, d’orienter les politiques de santé jusqu’en 2030 et de créer des documents utiles (manuel et boîte à outils) pour les parties prenantes intéressées par lancer des projets transfrontaliers (CE, 2018).
Dans le cadre exposé, le chapitre vise à présenter une analyse multi-scalaire du développement de la coopération transfrontalière sanitaire en Europe, évaluant les apports et les problèmes aux niveaux communautaire, étatique, régional et local, et interprétant la frontière franco-espagnole des Pyrénées au regard de cette analyse.
Dans ce contexte général, la seconde partie prend le cas de l’hôpital frontalier de Cerdagne comme un exemple emblématique dans la coopération transfrontalière sanitaire en Europe, où l’on peut relever certains problèmes majeurs, mais également les solutions possibles. En effet, l’hôpital est devenu un centre pionnier dans la coopération transfrontalière sanitaire européenne, grâce aux accords sur les services offerts, le système de gouvernance multi-niveau et la gestion des ressources humaines et matérielles qui permettent son fonctionnement. Même si un nombre de défis cherchent encore des solutions efficaces.
L’objectif est d’identifier les apports de la coopération transfrontalière notamment dans le domaine de la santé. L’étude du contexte régional et local autour de la coopération transfrontalière sanitaire à l’échelle européenne est basée sur les sources institutionnelles et académiques concernant le domaine sanitaire. La méthode suivie pour le cas de l’hôpital de Cerdagne est l’identification et l’analyse des défis et des apports à partir des sources secondaires et primaires. Des interviews de cadres et de techniciens de l’hôpital, et d’acteurs locaux (maires de la Haute et la Basse Cerdagne) complètent la démarche.
La coopération transfrontalière sanitaire dans l’Union Européenne :
complexité du cadre politico-administratif et territorial
Pour analyser la coopération transfrontalière sanitaire dans l’UE et, à travers elle, celle développée dans l’aire des Pyrénées, une analyse multi-scalaire sur trois niveaux territoriaux a été mise en place :
- L’ensemble de l’UE, en mettant brièvement l’accent sur le développement du cadre juridique, qui vise à construire des ponts en matière de santé entre les systèmes étatiques existants ;
- Les États, mettant en avant les niveaux de centralisation/décentralisation de chaque système de santé publique comme un aspect important de leur diversité, et dans le processus d’élargissement de l’Europe ;
- Le niveau régional et local, où l’accent est mis sur différents facteurs qui influent sur la réalité spécifique de la coopération.
Ces trois niveaux d’analyse servent à interpréter la coopération transfrontalière sanitaire franco-espagnole des Pyrénées, au prisme de l’étude de cas de l’Hôpital de la Cerdagne.
De la coopération sanitaire entre États à la coopération sanitaire communautaire
Comme cela a été indiqué précédemment, des phénomènes tels que la mobilité transfrontalière, la migration intra-UE, ou l’augmentation des flux de touristes internationaux ont joué un rôle clé dans l’évolution des normes, qui facilitent l’accès aux soins de santé dans les différents pays européens. Au départ, il y a eu, depuis le milieu du XXe siècle, des accords bilatéraux entre les États. Le cadre communautaire et la stabilité des relations internationales ont permis de fournir une législation, quoique limitée, commune à tous les pays membres. Au début des années 70 des accords fondamentaux, le Règlement commun 1048-1071 et 574/72 (Lenaerts, 1991) essayant de répondre aux besoins de mobilité intra-UE, ont été signés. Cependant, leur mise en œuvre a rencontré de nombreux obstacles. Jusqu’en 1998, la Cour européenne a interprété ce traité par les arrêts Kohll et Decker, affirmant le droit des patients à accéder à des soins de santé dans d’autres États membres (Brooks, 2012, Legido-Quigley et al., 2012). Dans la première décennie du XXIe siècle, la carte européenne d’assurance maladie fut introduite (décision n. 189 du CASSTM du 18 Juin 2003), renforçant le principe de l’égalité des citoyens européens en matière de santé. Les Règlements (CE) 883/2004 et (CE) 987/2009 ont promu la coordination des systèmes de sécurité sociale des pays membres.
Cependant, la Directive 2011/24/UE sur la santé transfrontalière a soulevé un changement important allant dans le même sens. Le législateur communautaire a d’abord reconnu la nécessité d’assurer des soins de santé entre les différents pays de l’UE et de mettre en place, entre autres recommandations, les « points de contact nationaux » dans chaque pays pour conseiller l’assistance des utilisateurs d’autres États membres. Plusieurs auteurs (Glinos & Baeten, 2006 ; Oliveras & Trillo, 2013) ont indiqué que le titre de la directive 2011 a généré une certaine confusion, en utilisant le terme « transfrontalier » comme synonyme de changement de pays dans l’Espace Européen de la Santé. Jarman et Greer (2010) ont souligné l’importance de ces espaces « laboratoires » dans l’élaboration de règlements. Cependant, l’application de cette directive n’a pas la même efficacité dans tous les pays et régions membres en raison d’obstacles locaux et administratifs persistants. Par conséquent, l’EUREGHA (association des autorités sanitaires locales et régionales européennes) a promu des études et des initiatives visant à identifier et à supprimer les obstacles qui empêchent une réelle intégration sanitaire dans les régions transfrontalières (EUREGHA, 2017, 2019). L’initiative pilote « B-Solution », promue en 2018 par la Commission européenne et gérée par l’Association des régions frontalières européennes (ARFE), va dans le même sens, permettant aux pouvoirs publics des territoires frontaliers de bénéficier d’une aide à la suppression obstacles juridique et administratif qui empêchent une coopération transfrontalière appropriée. Dans le domaine thématique de la santé (y compris les services d’urgence) l’action pilote sélectionnée concerne la frontière franco-espagnole que nous analyserons dans la section suivante2. Ces obstacles ont été rendus encore plus évidents par la crise sanitaire provoquée par Covid-19. La Commission Européen a en effet publié des lignes directrices (CE, 2020) pour exhorter les États membres à renforcer la coopération et la coordination sanitaire dans des aspects clés tels que le remboursement des frais médicaux, le partage des dossiers cliniques des patients et leur mobilité, le transport des urgence et reconnaissance des qualifications professionnelles. La sensibilité et l’importance des régions frontalières sont également reconnues (point 7), mentionnant expressément les bonnes pratiques de coopération transfrontalière locales et régionales dans le secteur de la santé que nous évoquerons ci-dessous (les eurorégions, les projets Interreg, les zones de santé transfrontalières, etc.), qui « devraient à présent être pleinement mises au service de l’entraide, au nom de la solidarité européenne ».
Nous pouvons donc affirmer, qu’il existe une véritable politique européenne sur la santé transfrontalière qui aide à développer des accords spécifiques aux frontières des États membres de l’UE. Nous pouvons également déclarer que les questions frontalières agissent comme facteurs de l’européanisation des politiques de santé.
La diversité politique et administrative des systèmes de santé des États de l’Union Européenne
L’attention aux soins de santé a fait l’objet, au cours des dernières décennies, d’un remarquable processus de décentralisation des pouvoirs, des fonctions et des ressources dans de nombreux États membres avec des conséquences sur les coopérations transfrontalières. Pour mieux comprendre les limites et les possibilités de la coopération transfrontalière sanitaire au sein de l’UE, il faut s’arrêter sur le fonctionnement du système de santé des États membres. Une référence utile est la classification due à Progress Consulting &Living Prospects (2012), qui offre une vision des systèmes de santé nationaux dans le cadre communautaire. Elle distingue cinq types de système selon le degré de centralisation/décentralisation : décentralisé, centralisé et déconcentré (fig. 1). Le premier type prévoit le transfert, plus ou moins complet, des compétences de l’État aux autorités locales et régionales (types 1 à 3 sur la carte). Dans le second cas, le transfert du pouvoir de prise de décision ne se produit pas, seules les tâches de gestion (type 5) sont déléguées ; et le troisième est une gestion centralisée, bien qu’organisée au sein des organes régionaux (type 4).
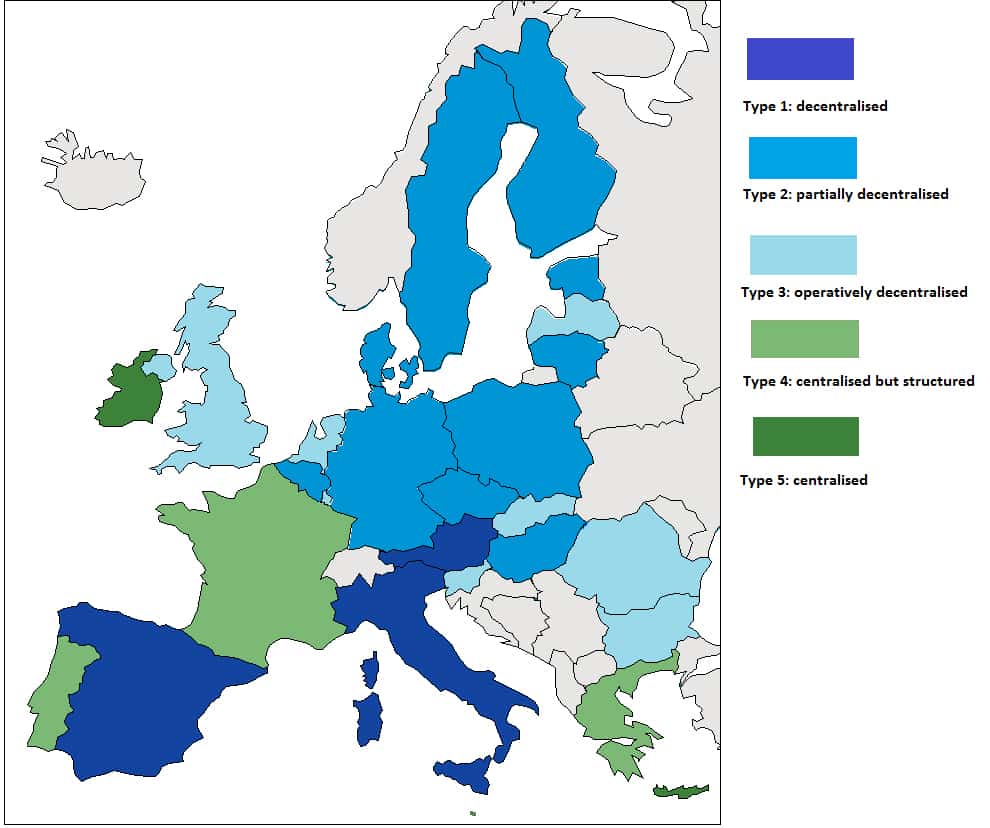
Source: Progress Consulting & Living Prospects (2012)
La carte identifie un groupe de pays possédant un système considéré comme le plus décentralisé (Autriche, Italie et Espagne) ; suivie d’un second groupe en Europe centrale, du Nord et de l’Est, avec un système en partie décentralisée à des degrés divers. Un troisième groupe est identifié, avec des États dont le système est centralisé par des institutions territoriales de santé (Grèce, France et Portugal). Enfin, nous retrouvons l’Irlande, qui possède un système centralisé sans institutions territoriales. Cette mosaïque reflète bien la complexité de la mise en œuvre des politiques de santé de l’UE, en particulier dans le cadre de la coopération transfrontalière.
Cependant, cette diversité n’est pas en soit un frein à la coopération. La France a lancé dans les années 2000 différentes stratégies d’innovation le long de ses frontières orientales. À la frontière avec la Belgique et le Luxembourg ce sont établies les Zones Organisées d’Accès aux Soins Transfrontaliers (ZOAST), afin de faciliter et d’améliorer l’assistance à la frontière, la simplification des procédures administratives établies et les pratiques de remboursement financier. Actuellement, il existe sept ZOAST qui sont devenues un modèle de référence (Delecosse et al., 2017) et une en préparation à la frontière franco-allemande. Aussi, entre la France et l’Italie, il existe une Communauté sanitaire transfrontalière entre les districts de Nice (Région PACA) et Imperia (Regione Liguria), permettant de modifier la planification locale de la santé par la mise en place de comités de pilotage locaux partagés (Wismar et al., 2011).
Élargissement de l’UE et différences d’intensité de la coopération transfrontalière sanitaire
En ce qui concerne l’élargissement de l’UE, la question a été mise au point par Perkmann (2003) dans son analyse des Eurorégions : en général, les États fondateurs de la Communauté européenne montrent un degré plus intense de la coopération transfrontalière sur toutes leurs frontières, et sur une plus grande diversité de sujets (travail, infrastructures, services, etc.), y compris la santé. Perkmann a démontré, jusqu’au début des années 90, que 40 % des Eurorégions étaient localisées entre l’Allemagne et ses voisins occidentaux et méridionaux. Cette tendance est seulement contredite par la dynamique des États scandinaves, qui possèdent également une longue tradition de coopération à tous les niveaux. Les premières tentatives d’intégration sont donc centrées en Europe du Nord-Ouest, ainsi que les premières « expériences » de coopération transfrontalière (accords bilatéraux, Eurorégions, jumelages, etc.). Nous pouvons également noter une concentration intense de la CTF dans les pays scandinaves, autour d’autres traités internationaux (Conseil Nordique, EFTA…) avant de rejoindre l’UE (excepté la Norvège).
Dans ce sens, les États de l’Europe du Sud, intégrés dans les années 80 (Grèce, Portugal et Espagne), et ceux de l’Europe de l’Est dans les années 2000, ont activé la coopération transfrontalière beaucoup plus tard ; recherches en continuité de celle de Perkmann (Oliveras et al., 2010, Noferini et al., 2019) constatent une certaine croissance du nombre d’Eurorégions en Méditerranée dans les années 90 et surtout un fort développement en Europe de l’Est dans les années 2000. Des nouvelles études (voir la cartographie des Eurorégions dans Wassenberg et al., 2015) valident empiriquement cette réalité. De nombreuses eurorégions sont actives dans le secteur de la santé. Par exemple et lors de la pandémie de Covid-19, l’Eurorégion Meuse-Rhin (située à la triple frontière entre la Belgique, les Pays-Bas et l’Allemagne) a profité de la structure eurorégionale d’urgence existante (EMRIC) pour lancer une véritable task force transfrontalière et contribuer au renforcement de la coopération sanitaire.
Facteurs de la coopération transfrontalière sanitaire au niveau régional et local
L’observation au niveau régional et local met en évidence les facteurs spécifiques qui caractérisent la coopération sur chaque territoire, en complément de la perspective plus globale. Des études de cas se rapportant spécifiquement à la coopération transfrontalière sanitaire dans l’UE reflètent souvent la façon dont les disparités régionales et locales se croisent avec les systèmes politiques et administratifs des États respectifs : par exemple, les études de Renard & Duhamel (2010) sur la coopération hospitalière à la frontière belgo-française ; Moullé (2010) sur les services de sauvetage autour du massif du Mont-Blanc ; Lämsä, Keskimäki et Kokko (2013) sur la population Sami à la frontière Finlande-Norvège ; ou très récemment, Delecosse et al., (2017) sur sept expériences dans l’UE. Chaque exemple, par son contexte local, constitue un élément interprétatif indispensable. À la frontière du Rhin supérieur (projet tri-national TRISAN), « c’est un espace densément peuplé, qui est structuré autour de plusieurs centres urbains et connaît d’importants flux de travailleurs transfrontaliers » (Delecosse, 2017, 39), « alors que, pour le projet INTERSYC, la frontière grec-bulgare traverse une région au relief accidenté, éloignée des centres urbains. Cet éloignement entraîne des déficits importants d’une part et de l’autre, en matière de services publics, et notamment dans le domaine de la santé » (Delecosse, 2017, 43). Une autre expérience intéressante est le projet HealthCross3 qui promeut l’enrichissement des services de santé et des services d’urgence entre le Land de Basse-Autriche, Bohème-du Sud et de la Moravie-du-Sud.
Globalement, l’axe géoéconomique le plus dynamique en Europe, qui s’étend de la plaine du Pô au Royaume-Uni, concentre le plus d’expériences concrètes.
Nous pouvons distinguer des espaces ouverts où les frontières traversent des espaces peuplés avec de nombreuses coopérations, qui s’opposent, sauf exceptions, aux aires de montagne ou rurales de faible densité. Pour autant, les investissements en infrastructures, depuis des décennies, ont converti certaines aires, notamment les Alpes, en barrières plus perméables. Enfin, l’environnement physique, le tissu urbain, la démographie et les infrastructures sont autant de facteurs importants auxquels nous pouvons ajouter ceux liés aux profils des sociétés frontalières : langue, culture, histoire, économie. Ils fonctionnent parfois comme des facteurs favorables à la coopération. La combinaison de tous ces éléments (soulignée déjà par Perkmann, 2003) fait de chaque espace frontalier un cadre unique pour le développement de la CTF sanitaire.
La combinaison des facteurs dans la coopération transfrontalière sanitaire aux Pyrénées
L’observation de certains facteurs institutionnels, politiques, historiques et géographiques à différentes échelles de l’UE, peut finalement aider à expliquer pourquoi la frontière entre la France et l’Espagne n’a pas vécu un développement si important de la coopération transfrontalière, par rapport à d’autres situations européennes plus dynamiques (Trillo & Oliveras, 2014). Dans le domaine de la santé, l’espace pyrénéen est conforme à la démonstration ci-dessus.
1) Les exemples exposés montrent comment la coopération transfrontalière sanitaire est possible, malgré les différences entre les systèmes d’administration territoriale des États européens. Entre la France et l’Espagne, les différences sont notables et gênent le déploiement de la coopération transfrontalière (Morata & Noferini, 2013 ; Urteaga, 2007). Mais nous constatons aussi son succès dans le domaine sanitaire entre la France et la Belgique ou l’Allemagne, avec des systèmes également très différents. Les différences structurelles ne constituent donc pas un obstacle majeur.
2) L’Espagne, avec le Portugal, a rejoint la CE en 1986, trente ans après sa création. Par ailleurs, la démocratisation tardive n’a pas encouragé le développement des relations internationales, dont les coopérations locales et régionales. Dans le domaine sanitaire, des accords bilatéraux de base ont été les seules initiatives. Le processus récent de démocratisation et d’intégration de l’Espagne dans l’UE permet d’expliquer en partie la plus faible intensité de la coopération transfrontalière, notamment en matière de santé, le long de la frontière pyrénéenne, en parallèle de celle de la frontière hispano-portugaise (Oliveras et al., 2010).
3) La frontière pyrénéenne est influencée par sa topographie, qui entrave la communication avec de faibles densités de population, malgré des augmentations saisonnières liées au tourisme de montagne. La réalité démographique, socio-économique et urbaine des territoires le long de la frontière n’est pas aussi dynamique que dans les frontières de l’Europe centrale et occidentale. La densité de population et les flux de circulation liés au travail sont faibles près de la frontière (exception de l’Eurocité Basque). Les zones urbaines sont très éloignées des hautes vallées frontalières. Par ailleurs, il faut souligner des différences régionales avec des liens historiques et linguistiques surtout dans le Pays Basque et en Catalogne-Roussillon. Ce sont les facteurs locaux singuliers qui expliquent le mieux les réalités différentielles autour de la CTF sanitaire (Berzi, 2017).
Accords et pratiques de la coopération transfrontalière sanitaire entre la France et l’Espagne
En ce qui concerne le développement et la situation actuelle de la coopération transfrontalière entre la France et l’Espagne à travers les Pyrénées, nous possédons déjà une littérature abondante : Berzi (2020) présente un bon état de l’art sur le sujet. En ce qui concerne l’institutionnalisation de la coopération transfrontalière dans le domaine de la santé, nous trouvons deux processus parallèles avec les accords entre les États et les accords entre les collectivités territoriales ; et le développement de pratiques spécifiques de coopération sanitaire le long de la frontière pyrénéenne.
Les accords entre les États et entre les organismes sous-étatiques
Le premier accord entre la République française et le Royaume d’Espagne dans le domaine de la coopération sanitaire remonte à la fin des années 50 ; l’objectif est de répondre aux besoins des travailleurs frontaliers grâce à l’aide mutuelle en cas d’accident ou de maladies professionnelles. Le contexte de l’après-guerre mondiale a eu de nombreuses répercussions, même dans les débuts de l’ouverture internationale de l’Espagne de Franco. Cependant, l’efficacité de ces accords est restée très limitée (Oliveras & Trillo, 2013), et en 1974, des changements furent introduits ; en particulier l’accès réglementé aux services médicaux pour les travailleurs et les familles concernant les remboursements, conformément aux discussions au niveau communautaire. Ainsi, l’Espagne et la France ont tenté, par la législation, d’adapter leurs accords conformément aux directives européennes.
Cependant, la question des soins dans les régions frontalières est longtemps restée sans solution réelle. En 2008, le premier Accord-cadre entre la France et l’Espagne sur la coopération transfrontalière sanitaire est matérialisé. La signature de l’accord, plutôt en retard par rapport à ceux signés par la France avec d’autres pays voisins (Belgique 2003, Allemagne 2005, alors que l’accord entre l’Espagne et le Portugal est également signé en 2008), est un jalon important pour la régulation du secteur.
L’Accord franco-espagnol offre une plus grande autonomie régionale aux soins de santé. Ainsi, les communautés autonomes et les régions françaises sont désormais autorisées à signer des accords, par leurs agences régionales de santé respectives avec les administrations voisines similaires. L’objectif est de favoriser une coopération plus efficace, malgré les différences des systèmes de chaque État. En France, les Agences Régionales de Santé (ARS), structures territoriales décentralisées du gouvernement français, créées en 2009 dans le cadre de la réforme de son système de santé, ont spécifiquement une dimension transfrontalière, confirmée récemment par le nouveau Décret relatif aux Projets Régionaux de Santé (Ministère des Affaires Sociales et de la Santé, 2016). Suite à la réforme régionale en France, deux ARS couvrent l’ensemble de la frontière franco-espagnole (l’ARS Nouvelle-Aquitaine et l’ARS Occitanie). En Espagne, les Comunidades Autónomas (CCAA) ont la responsabilité de la santé, et développent leurs propres services de santé. Sur le plan régional, un accord a été signé en 2010 entre l’Agence Régionale de Santé Aquitaine et son équivalent au Pays Basque (Osakidetza, 2010). Dans les Pyrénées centrales (Aragon et Midi-Pyrénées) aucune activité notable n’est comptabilisée dans le secteur de la santé, alors que sur la côte est, la Catalogne et le Languedoc-Roussillon ont lancé dans les années 90, une étude préliminaire pour évaluer les besoins en matière de santé en contexte transfrontalier (Oliveras, 2013).
Pratiques de la coopération transfrontalière sanitaire dans les Pyrénées
Contrairement au cadre législatif, nous constatons que le développement des pratiques reflète une dynamique plus active, même s’il y a encore un long chemin à parcourir. Nous avons déjà évoqué la vivacité de la frontière française où, au cours des vingt dernières années, de nombreuses initiatives ont été développées au niveau local et régional. La coopération dans ces domaines est très variée : collaborations entre les structures hospitalières, mise en place d’observatoires de la santé (Observatoire franco-belge et Wallonie-Lorraine-Luxembourg), et organisation fonctionnelle de soins de santé transfrontaliers. La plupart de ces initiatives ont été financées par le programme INTERREG, en particulier depuis les années 2000 (INTERREG V-A).
En prenant comme source d’information les données de l’Atlas de la MOT (2007) et les travaux préalablement cités, qui ont étudié cet espace, nous développons ici une interprétation de la coopération transfrontalière sanitaire dans les Pyrénées. Les initiatives de coopération le long de cette frontière suivent normalement un axe Nord-Sud, adossées à une coopération transfrontalière plus proche, plutôt qu’à une vision transversale. Une lecture en trois sections principales présente une fréquence particulière et un type de coopération spécifique pour chacune :
1) Les Pyrénées occidentales : les pratiques de coopération remontent aux années 90, lorsque les premiers accords entre hôpitaux, agences régionales de santé, associations et organisations non-gouvernementales, ont été établis. Depuis 2000, l’Osakidetza et son homologue français (Service d’Aide Médicale Urgente – Services Mobiles d’Urgence et de Réanimation, SAMU – SMUR) coopèrent dans le domaine des urgences sanitaires. Cela s’est concrétisé par l’élaboration d’un plan technique, comprenant la signature de plusieurs protocoles d’intervention. En 2010, un accord régional entre le Gouvernement Basque et l’hôpital de Bayonne, promouvant la coopération dans les interventions transfrontalières (urgence, transport à l’hôpital, assistance spéciale et prise en charge des blessés graves) a été signé. Le territoire concerné correspond principalement à l’Eurocité Basque (Bayonne-San Sebastián). Si nous ne pouvons pas encore parler d’une véritable gouvernance transfrontalière de la santé, des acteurs tels que l’Eurocité Basque, l’Eurorégion Nouvelle-Aquitaine-Euskadi-Navarre et la Conférence Atlantique ont apporté un fort soutien aux initiatives de coopération en matière de santé. Enfin, il existe d’autres formes de coopération dans le secteur privé et au sein des organisations non-gouvernementales. Grâce au programme INTERREG, elles ont financé plusieurs projets dans le domaine de la toxicomanie, l’échange d’expériences et la création de réseaux de connaissances. Récemment, dans le domaine des urgences, de sauvetage et de catastrophe naturelle, Urgences d’Osakidetza, Protection civile de Navarre, Nasuvinsa et le Centre hospitalier de la Côte Basque-Samu64A ont créé un consortium transfrontalier4 pour l’amélioration de leur réseau d’hélisurfaces et intégrées ce service de secours sur le territoire transfrontalier (projet POCTEFA HeliNET).
2) Les Pyrénées centrales : la coopération transfrontalière sanitaire y est plus faible. Contrairement à la côte basque, la barrière montagneuse est difficilement franchissable, et le tissu urbain y est presque absent. Mais certaines initiatives des grands hôpitaux et des universités régionales françaises avec des centres de recherche d’Aragon, Navarre, Pays Basque, La Rioja et Midi-Pyrénées, avec l’échange d’expériences et la recherche (projet REFBIO), sont enregistrées.
3) Les Pyrénées orientales : la coopération pratique en matière de santé entre la Catalogne et l’Occitanie est rare. Peu d’initiatives ont été mises en place par les communautés locales et les acteurs régionaux ; sauf dans le cas de la Cerdagne, probablement pour des raisons socio-historiques déjà mentionnées précédemment, et la difficulté des communications vers l’extérieur. Dans ce contexte, l’expérience de l’Hôpital de la Cerdagne est devenue pionnière dans l’UE, et cet équipement frontalier peut être considéré comme un laboratoire européen d’intégration et de gouvernance transfrontalière. Cependant, il subsiste encore beaucoup de questions en suspens et de problèmes qui doivent être solutionnés.
En plus de ces axes de coopération Nord-Sud, la Communauté des Travail des Pyrénées (CTP) cherche plutôt à promouvoir une coopération transversale couvrant l’ensemble de la frontière franco-espagnole. En ce sens, le projet pilote « When EMS (emergency medical system) erase borders5 » est supporté dans le cadre de l’initiative B-Solution. Le projet rassemble les principales autorités régionales de santé et vise à permettre une intervention sanitaire d’urgence transfrontalière dans les Pyrénées non réglementée jusqu’à aujourd’hui, en raison principalement de la non-reconnaissance des diplômes par l’Ordre des Médecins et Infirmières du pays voisin qui empêche l’intervention des professionnels de santé de l’autre côté de la frontière.
La coopération transfrontalière sanitaire autour de l’Hôpital de Cerdagne
La Cerdagne est l’une des zones pyrénéennes concentrant la plus grande activité de coopération transfrontalière dans différents domaines. L’environnement physique et l’histoire contribuent à la compréhension de cette dynamique. Une caractérisation de cette coopération peut être utile pour comprendre l’initiative de l’Hôpital transfrontalier, véritable expérience fonctionnelle de la santé.
Tradition et intensité de la coopération transfrontalière dans la Cerdagne
La Cerdagne est un territoire frontalier situé dans les Pyrénées orientales qui possède une unité paysagère et culturelle. Depuis le traité des Pyrénées (1659), qui implique la partition de la Catalogne et le transfert du Roussillon à la France (une délimitation toujours actuelle de la frontière entre l’Espagne et la France), la Cerdagne est administrativement divisée en deux parties avec la Haute Cerdagne (Région Occitanie) et la Basse Cerdagne (Communauté Autonome de Catalogne). Sa partie centrale est composée d’un petit plateau, unique sur la frontière pyrénéenne, d’environ 200 km2 sur les 1 085 km2 du total des deux sous-pays. Cela signifie que, dans l’ensemble du pays, s’est poursuivie une continuité autant économique que culturelle, dont le résultat est un territoire éminemment transfrontalier (Vila, 1926 ; Sahlins, 1989). Quelques analyses récentes (Oliveras, 2013 ; Berzi, 2017) ont confirmé que l’uniformité du territoire, les similitudes des systèmes socio-économiques et l’homogénéité culturelle de la Cerdagne, avant et après l’apparition de la frontière, sont des raisons importantes permettant d’expliquer la présence d’une coopération frontalière régulière au fil du temps, ayant permis de régler les conflits et les besoins locaux.
À l’heure actuelle, la coopération transfrontalière au sein de cette microrégion transfrontalière couvre différents secteurs (socio-économique, environnemental, culturel, politique, etc.) et de nombreux projets des différents acteurs ont été encouragés. Les coopérations couvrent un large éventail de thématiques (Berzi, 2017) pour renforcer la cohésion institutionnelle et sociale, la promotion du patrimoine culturel, le développement des ressources locales, la mise en œuvre des services partagés et la création d’infrastructures communes.
Le développement du projet de l’hôpital de Cerdagne
Le secteur de la santé est le plus emblématique de la coopération transfrontalière en Cerdagne. La structure de référence est l’Hôpital de Puigcerdà pour la Basse Cerdagne, tandis que les structures hospitalières de la Haute Cerdagne et du Capcir se trouvent à Prades et Perpignan, 35 et 80 km respectivement. Il existait un déséquilibre dans la partie nord, puisqu’elle ne disposait pas d’un service local hospitalier suffisant. Dans la partie sud, la réforme du système de santé en Espagne avait anticipé le mouvement des services de santé dans la capitale régionale à proximité de La Seu d’Urgell (à 45 km de Puigcerdà). Enfin, il y eu une volonté d’exploiter l’extension nécessaire de l’Hôpital de Puigcerdà comme une occasion de projeter un service de santé transfrontalier qui pourrait répondre aux besoins de la Cerdagne. Le long processus de gestation du projet a généré une littérature intéressante sur ces nombreux aspects (Harant, 2006 ; Barba & Serra, 2007 ; Sabater, 2009 ; Sechet & Keerle, 2009, 2010 ; Oliveras, 2013, entre autres). Sanjuan & Gil (2013) offrent la vue la plus complète de la chronologie, de la préparation et la conception du projet.
Initialement, nous avons constaté une « barrière psychologique » des citoyens français face au système de santé espagnol, considéré qualitativement inférieur par le faible développement historique de l’Espagne (Oliveras 2013). Deux événements fortuits et extraordinaires (en 1996 et en 2001, la route reliant Cerdagne Prades et Perpignan, sièges des services de référence de santé, fut coupée), ont permis un changement de perception. En effet, certains patients de la Cerdagne française ont alors été contraints d’utiliser les services de l’Hôpital de Puigcerdà. Selon Oliveras, ces événements ont commencés à éroder la frontière mentale des usagers français, et la nécessité d’une coopération plus intense est apparue.
Les faits mentionnés signifient donc un changement de coopération dans un contexte institutionnel européen en faveur des initiatives dans le secteur, et les autorités régionales locales sont désormais conscientes du défi. L’idée d’un nouvel hôpital partagé remonte au moins à 1995, elle apparait de nouveau en 2002 et 2003. Ainsi, les premiers accords de coopération en matière de santé concernent les coûts et les remboursements des frais engagés par les citoyens de Cerdagne française à l’Hôpital de Puigcerdà (Sanjuan & Gil, 2013).
Pour l’éventuelle mise en œuvre d’un nouvel hôpital commun, un premier protocole entre le Conseil Régional Languedoc-Roussillon et Generalitat de Catalogne fut signé en 2003. L’étude de faisabilité fut financée grâce à l’initiative communautaire INTERREG IIIA, et le résultat positif permit à l’exécutif de proposer le projet. La direction fut confiée à la Fondation de l’Hôpital Transfrontalier de la Cerdagne, une institution créée en 2005. Le gouvernement espagnol, en collaboration avec la Fondation et le Ministère français de la Santé, présenta l’initiative dans la programmation POCTEFA 2007-2013, obtenant du FEDER 18 millions d’euros. La Generalitat a joué un rôle important pour l’intermédiation avec le Ministère français, ainsi que par sa contribution financière (Sanjuan et Gil, 2013).
Deux objectifs furent essentiels. D’une part, fournir un service local pour 53 municipalités et communes de la Cerdagne et du Capcir (30 000 personnes impliquées, jusqu’à 150 000 en saison touristique). Et, d’autre part, la promotion du développement de l’économie locale grâce à cette nouvelle opportunité. En 2010, le Groupement Européen de Coopération Territoriale (GECT) Hôpital de la Cerdagne a été créé, fournissant un cadre juridique permettant la simplification de nombreuses questions. L’un des principaux défis fut l’harmonisation des systèmes de santé français et catalan, comme nous l’avons déjà mentionné, lesquels ont de nombreuses différences en termes de réglementation et de droit du travail. L’adoption du statut de GECT met à disposition des structures de décision permanentes (commissions, comités), où les parties prenantes peuvent se mettre d’accord sur les normes communes et leurs mises en œuvre.
La gouvernance de l’Hôpital de Cerdagne :
le Groupement Européen de Coopération Territorial de Haute Cerdagne et le domaine fonctionnel
La gouvernance est l’un des aspects les plus intéressants. Il n’existait aucune référence précédente en Europe pour étudier la gouvernance d’un hôpital transfrontalier ex-nihilo, partagé entre deux pays. Cela constitue une expérience pionnière en matière de gouvernance, laquelle comprend deux aspects fondamentaux : la gouvernance multi-niveaux, structurée avec le GECT, et la coopération horizontale, qui donna lieu à un nouveau domaine fonctionnel autour de l’Hôpital.
1) Le GECT Hôpital de Cerdagne. Le GECT est un outil clé, mis en place pour faciliter la résolution des nombreux problèmes parus autour de la construction et de la mise en œuvre de l’Hôpital. En ce qui concerne la gouvernance multi-niveaux, la Catalogne et la France se sont accordées sur la nomination des membres des commissions et des comités en concordance avec les financements respectifs de 60 % et 40 % des ressources, pour la construction et l’exploitation de l’hôpital. Selon les statuts, le GECT est dirigé par un président et une rotation de vice-présidents deux fois par an entre le gouvernement catalan et le gouvernement français (GECT Hôpital de Cerdagne, 2010). La structure de l’Hôpital de Cerdagne est composée de quatre organismes. L’Équipe de Direction du GECT Hôpital de Cerdagne est responsable de la gestion directe de l’hôpital, alors que le Conseil d’Administration, avec 14 membres (6 Français et 8 Catalans) est le véritable centre de la prise de décision du GECT Hôpital de Cerdagne ; il régule et gère la structure hospitalière et établit des règles internes. Les seuls acteurs locaux sont le maire de Puigcerdà et le président du Consell Comarcal de Cerdagne, les autorités du territoire d’accueil de l’hôpital. Les autres sont des représentants de l’administration de l’État (central et décentralisé) et régionale des deux pays, principalement liés à l’administration de la santé. Le Comité Exécutif développe les décisions du Conseil d’Administration et élabore des propositions de stratégies futures. Il exerce aussi le rôle de liaison avec l’Équipe de Direction de l’hôpital. Enfin, le Conseil Consultatif est complémentaire du Conseil d’Administration et doit être consulté sur certaines questions, telles que l’organisation territoriale des soins de santé.
2) Le domaine fonctionnel de santé. En ce qui concerne la gouvernance horizontale, au-delà de la construction et de la gouvernance des infrastructures, il est particulièrement intéressant d’observer la structuration d’une zone de santé sur l’ensemble de la Cerdagne. L’hôpital GECT de Cerdagne conduit la promotion des synergies régionales dans la réorganisation spatiale des soins locaux de santé. Un objectif important est de promouvoir un réseau d’acteurs publics et privés, pouvant offrir des services et des prestations de santé à la population locale grâce à des accords entre les institutions publiques et des entités privées. Les secteurs déjà en fonctionnement sont la maternité, la néphrologie, la dialyse,la gériatrie et la médicine du sport. Grâce à la collaboration avec l’université de Girona (UdG) et le Centre d’Enseignement des Soins d’Urgence des Pyrénées Orientales (CESU 66), l’Hôpital a promu la recherche et la spécialisation en médecine de montagne (pratiques des étudiants en médecine, des séminaires, etc.). L’Hôpital de Cerdagne est donc devenu un pivot de l’organisation transfrontalière de l’offre de soins.
Déploiement de l’Hôpital : des apports et des défis qui persistent
L’hôpital a ouvert ses portes au début du mois de septembre 2014, plusieurs années après les prévisions initiales. Le processus de négociation des services administratifs, juridiques, sociaux et financiers a été particulièrement complexe. Cependant, les premières années d’activité ont dépassé les hypothèses initiales avec 25,4 % d’hospitalisations admis en 2019 provenant de Haute Cerdagne et du Capcir, 19,3 % de plus concernant les services d’urgence. Pour l’ensemble de l’année 2019, les patients français représentaient 21,6 % des chirurgie, et 35 229 (12,8 %) des consultations externes. Cependant, le ratio passe à 35,9 % en ce qui concerne les naissances, un indicateur important de la confiance générée par ce service (Hôpital de Cerdagne, 2020). L’objectif fixé à 5 ans est d’atteindre 40 % de patients français.
L’hôpital fait face à des défis quotidiens du point de vue du droit international, comme ceux des naissances et des décès de personnes ayant la nationalité française. Dans le cas de décès, l’Accord signé au sommet hispano-français à Malaga en février 2017 (Présidence, 2017) permet le transfert des corps vers les lieux d’origine avec des formalités simplifiées, plus novateur que les accords existants de l’Union européenne datant de 1973. Le plus important, à cet égard, est que l’Accord, demandé initialement par l’Hôpital de Cerdagne, couvre désormais l’ensemble des États espagnol et français, en établissant seulement une limite temporaire de 72 heures pour le transfert des corps. En ce qui concerne les naissances, la situation est résolue provisoirement de façon similaire à celui d’un consulat, en attendant un accord définitif.
L’hôpital a également contribué aux innovations technologiques et de gestion, découlant de l’initiative de l’équipe médicale (GECT Hôpital de Cerdagne, 2016). En 2015, le premier « calculateur pédiatrique » transfrontalier fut exposé, un outil de traduction et conversion en quatre langues (catalan, espagnol, français et anglais) des termes médicaux, médicaments, maladies, ingrédients actifs, dosages et autres indications médicales. L’objectif est d’éviter les décisions et les dosages erronés. Progressivement, l’hôpital déploie de nouveaux services spécialisés, tels que les diagnostics à distance pour des accidents neuro-vasculaires (télé-AVC) en collaboration avec le Centre Hospitalier de Perpignan.
Mais des obstacles transfrontaliers de nature structurelle restent encore importants, comme le montre le WGISCBO (2017b, 5). Les auteurs signalent les difficultés de stabiliser une grande partie du personnel, car l’essentiel de ce dernier appartient à d’autres structures de santé françaises (Hôpital de Perpignan) ou espagnoles. Bien entendu, il existe aussi des défis quotidiens liés aux relations au sein des équipes professionnelles binationales et de leurs relations avec les patients. Une analyse plus approfondie de cette réalité aussi complexe est présentée par Baldelli et Habane dans l’ouvrage.
Les résultats de l’Hôpital de Cerdagne comme expérience innovante sont importants, et les institutions européennes observent son développement avec un grand intérêt. Cependant, les défis sont encore nombreux et il faudra plusieurs années pour avoir une complète perception de la valeur de ce modèle. Parmi les problèmes non résolus figure la reconnaissance mutuelle des qualifications professionnelles, qui entraîne une inefficacité organisationnelle de l’hôpital com les longs délais d’attente pour les procédures administratives et l’incapacité à fournir des services d’urgence (ambulances) de l’autre côté de la frontière si le personnel n’est pas préalablement autorisé (B-Solution Project, 2020). La solution à court et moyen terme pourrait être un autre accord bilatéral franco-espagnol. À moyen et à long terme, cependant, la Commission Européenne (CE, 2018a) étudie un mécanisme juridique ad hoc pour surmonter les obstacles transfrontaliers le long de toutes les frontières intérieures de l’UE (European Cross-Border Mechanism). Néanmoins, elle est nécessaire par consensus de tous les États membres de l’Union, ce qui implique de longs processus de décision.
Conclusion
L’analyse de l’expérience de la Coopération Transfrontalière sanitaire de l’Hôpital de Cerdagne, suivant une perspective multi-scalaire (l’UE, les États et les acteurs régionaux et locaux), permet d’extraire des conclusions intéressantes dans deux directions. D’une part, un ensemble de facteurs, qui composent le cadre de cette initiative ont été identifiés, offrant des possibilités ou agissant comme des obstacles. D’autre part, il est possible de mieux évaluer comment les contributions apportées au développement du projet, et même les difficultés rencontrées, peuvent contribuer aux progrès des politiques de santé dans les zones transfrontalières.
De l’analyse du cadre multi-scalaire, certains éléments peuvent être signalés comme significatifs dans la configuration du projet de l’hôpital de Cerdagne :
- Les politiques communautaires ont progressé face à la législation sanitaire transfrontalière, l’apport important de la directive CE 7056/2011 étant particulièrement remarquable. D’autre part, le soutien financier (INTERREG) et l’outil juridique du GECT ont été des éléments clés pour le développement de l’hôpital. Les politiques de santé transfrontalières, combinées à la politique européenne d’intégration territoriale, ont permis la concrétisation d’un projet fonctionnel.
- Au niveau des États, des difficultés dues aux différences entre les systèmes politiques et administratifs franco-espagnols dans la gestion des affaires de santé transfrontalière ont été également signalées. Cependant, d’autres expériences réussies (voir les ZOAST à la frontière franco-belge ou l’initiative HealthCross a entre la Basse-Autriche, Bohème-du Sud et la Moravie-du-Sud) sont considérées comme des exemples à suivre. Le même GECT Hôpital de Cerdagne est également un exemple d’adaptation à cette diversité de systèmes, non-exempt de certains problèmes.
- L’analyse au niveau régional et local a permis de comprendre la réalité plus concrète de l’hôpital, situé dans une zone où les communications frontalières sont plus fluides localement, dans un contexte de région montagneuse à faible densité et difficilement accessible. Nous avons également noté une réalité locale complexe où, à côté d’une forte tradition de liens économiques, culturels et linguistiques, persistent des barrières mentales générées par des siècles de séparation frontalière, qui apporte un aspect sensible pour l’offre de soins.
- L’évolution des représentations est un enjeu majeur. L’Hôpital contribue à éroder les barrières mentales des patients qui traversent la frontière. Cette réalité n’est pas propre à la Cerdagne, mais elle souligne de manière générale le rôle d’un service fonctionnel dans la transformation des représentations mentales. Plus innovant encore, le travail quotidien est effectué par l’équipe médicale internationale, qui doit s’efforcer de s’adapter à une réalité professionnelle nouvelle.
- Ainsi, il est également possible d’évaluer le projet de l’hôpital transfrontalier par ses contributions. Au-delà du bénéfice direct pour les habitants de la Cerdagne, il représente une expérience innovante qui a suscité un grand intérêt en Europe.
- La longue préparation du projet, jusqu’à son inauguration, a révélé un grand nombre de difficultés qui ont dû être résolues pour le bon fonctionnement de l’hôpital.
- La gouvernance de l’hôpital reste encore aujourd’hui un défi qui doit être relevé au jour le jour, et qui a permis aux experts de proposer des formules d’améliorations juridiques (évaluation WGISCBO, B-Solution Project). Tout cela pourrait avoir des impacts dans le domaine de la santé, et dans la coopération transfrontalière en général. De manière plus spécifique, l’accord franco-espagnol de Málaga sur le transfert des défunts est un exemple qui pourrait être appliqué à d’autres territoires transfrontaliers.
- Dans le domaine de la santé, les solutions sont souvent très techniques pour améliorer le quotidien des patients. Pour autant, ces solutions peuvent servir d’exemple pour d’autres types de coopérations transfrontalières.
Ces différents éléments aident à comprendre pourquoi le cas de l’Hôpital de Cerdagne est devenu un symbole. Il est désormais très souvent cité parmi les expériences les plus connues dans le domaine de coopération transfrontalière sanitaire. Cependant, il est également significatif que jusqu’à présent aucune tentative n’ait été faite pour répliquer ce modèle sur une autre frontière européenne ; probablement à cause des grandes difficultés de gestion que cela implique. Par conséquent, cette expérience est probablement une source de bonnes pratiques pour faire face aux défis quotidiens de toutes coopérations transfrontalières.
Finalement, il convient de noter l’évolution des processus de coopération transfrontalière en Europe, dont la coopération sanitaire est l’une des plus marquées car elle touche au quotidien des habitants. En effet, l’accumulation d’expériences en Europe et leur diffusion, pour les appliquer sur d’autres frontières, accélère la dynamique, et pousse à faire évoluer les cadres politiques et juridiques des différents États pour rendre compatible leurs systèmes de santé. De même, après la pandémie du Covid-19 l’UE se sent questionnée sur la nécessité de définir de nouvelles lignes directrices pour faciliter une plus grande cohésion des services de soins à ses citoyens. L’exemple de l’Hôpital de Cerdagne est, par la complexité du projet, un jalon important qui contribue au progrès de l’intégration européenne.
Bibliographie
- B-Solution Project, Advice Case: Speedy mutual recognition of qualifications for healthcare professionals. Advised Entity: European Grouping of Territorial Organisation Cerdanya Hospital EGTC, ES-FR. Expert: Transfrontier Operational Mission (MOT), 2020, [en ligne] https://ressources.una-editions.fr/s/75NSYMFCF8BoH6N [consulté le 25/03/2021].
- Barba Mateu, Serra Sergi, Propostes per a l’Hospital Transfronterer a Puigcerdà, Quaderns d’arquitectura i urbanisme, 2007, 253, p. 154-159.
- Berzi Matteo, The cross-border reterritorialization concept revisited: the territorialist approach applied to the case of Cerdanya on the French-Spanish border, European Planning Studies, 2017-1, 22.
- Berzi Matteo, A bird’s eye-view of Cross-Border Governance dynamics along the Pyrenees (France-Spain border). In : Dupeyron Bruno, Payan Toni, Noferini Andrea (Eds): Agents and Structures in Cross-Border Governance: Comparing North America and Europe in an Era of Border Securitization. Toronto: University of Toronto Press, 2020.
- Brand Helmut, Hollederer Alfons, Wolf Ulrike, Brand Angela,, Cross-border health activities in the euregios: good practice for better health, Health Policy, 2008-2-3, 86, p. 245-254.
- Brooks Eleanor, Crossing borders: A critical review of the role of the European Court of Justice in EU health policy, Health Policy, 2012-1, 105, p. 33-37.
- Commission Européenne, Communication de la Commission au Conseil et au Parlement Européen – Stimuler la croissance et la cohésion des régions frontalières de l’Union européenne, COM (2017) 534 final, 2017, [en ligne] https://ressources.una-editions.fr/s/PeiN94SZZKHXDD3 [consulté le 25/03/2021]..
- Commission Européenne, Study on Cross-Border Cooperation. Capitalising on existing initiatives for cooperation in cross-border regions. Cross-border. Care Final report. Luxembourg: Publications Office of the European Union, 2018, [en ligne] https://ressources.una-editions.fr/s/T6cFpTrKtXKdQ7t [consulté le 25/03/2021].
- Commission Européenne, Proposition de Règlement du Parlement Européen et du Conseil relatif à la création d’un mécanisme visant à lever les obstacles juridiques et administratifs dans un contexte transfrontalier, COM (2018) 373 final, 2018, [en ligne] https://eur-lex.europa.eu/legal-content/FR/TXT/?uri=CELEX%3A52018PC0373 [consulté le 25/03/2021].
- Commission Européenne, Communication de la Commission – Lignes directrices relatives à l’aide d’urgence de l’Union européenne en matière de coopération transfrontière dans le domaine des soins de santé en liaison avec la crise de la COVID-19, C/2020/2153, 2020, [en ligne] https://eur-lex.europa.eu/legal-content/FR/TXT/?uri=CELEX:52020XC0403(02) [consulté le 25/03/2021].
- Décret n° 2017-1122 du 30 juin 2017. Accord de coopération technique entre le Gouvernement de la République française et le Gouvernement du Royaume d’Espagne en matière de transfert des corps par voie terrestre des personnes décédées (ensemble une annexe), Malaga, 2017, [en ligne] https://www.legifrance.gouv.fr/jorf/id/JORFTEXT000035072077 [consulté le 25/03/2021].
- Delecosse Éric, Leloup Fabienne, Lewalle Henri, La coopération transfrontalière dans le domaine de la santé : principes et pratiques, Bruxelles, Commission Européenne, 2017, [en ligne] https://ressources.una-editions.fr/s/MPeADWQP4jbqfek [consulté le 25/03/2021].
- Duhamel Sabine, Moullé François (dir.), Frontières et santé. Genèses et maillages des réseaux transfrontaliers. Paris, L’Harmattan, Collection « Géographie et cultures », 2010, 286 p.
- EUREGHA, A Showcase of EUREGHA Members’ Good Practices on Cross-border cooperation in Health. EUREGHA Annual Conference 2017 « Exploring regional cross-border cooperation in health: Current practices and future outlooks », 2017, [en ligne] https://ressources.una-editions.fr/s/JR6xokNF4RrRzsy [consulté le 25/03/2021].
- EUREGHA, Proposal for a Thematic Network on Healthcare in cross-border regions, EU Health Policy Platform, 2019, [en ligne] https://ressources.una-editions.fr/s/JR6xokNF4RrRzsy [consulté le 25/03/2021].
- Footman Katharine, Knai Cécile, Baeten Rita, Glonti Ketevan, Mckee Martin, Cross-border health care in Europe, euro.who.int., 2015, [en ligne] https://ressources.una-editions.fr/s/JnLg7ngXF5sxBmo [consulté le 25/03/2021].
- GECT Hôpital de Cerdagne, Convention de coopération sanitaire transfrontalière et de constitution du Groupement Européen de Coopération Territoriale (GECT) – Hôpital de Cerdagne, 2010, [en ligne] http://www.hcerdanya.eu/fr/presentation/le-gect-hopital-de-cerdagne/cadre-juridique-du-gect [consulté le 25/03/2021].
- GECT Hôpital de Cerdagne, Memòria – Rapport Annuel 2019, 2020, [en ligne] https://ressources.una-editions.fr/s/kipsnyPo2DZT6bN [consulté le 25/03/2021].
- Glinos Irene A., Baeten Rita, A literature review of cross-border patient mobility in the European Union. Brussels, Observatoire social européen, 2006, [en ligne] https://ressources.una-editions.fr/s/8msxcYmC3rkcNTx [consulté le 25/03/2021].
- Glinos Irene A., Wismar Matthias, (eds.), Hospitals and Borders – Seven case studies on cross-border collaboration and health system interactions, European Observatory on Health, Observatory Studies Series, 2013, 31, [en ligne] https://ressources.una-editions.fr/s/fmAqLKDkCedN9Go [consulté le 25/03/2021].
- Greer Scott L., The weakness of strong policies and the strength of weak policies: law, experimentalist governance, and supporting coalitions in European Union health care policy: strong and weak EU health care policies, Regulation & Governance, 2011-2, p. 187-203, [en ligne] https://ressources.una-editions.fr/s/brFgAMreWnaxsq5 [consulté le 25/03/2021].
- Harant Philippe, Hospital cooperation across French borders. Patient mobility in the European Union: learning from experience. Copenhagen, WHO Regional Office for Europe, 2006, p. 157-177, [en ligne] https://ressources.una-editions.fr/s/kH7Y4A9RrjbyLc2 [consulté le 25/03/2021].
- Hôpital de Cerdagne, Memòria / Repport annuel, 2017, [en ligne] https://ressources.una-editions.fr/s/kipsnyPo2DZT6bN [consulté le 25/03/2021].
- Jarman Holly, Greer Scott, Crossborder trade in health services: Lessons from the European laboratory, Health Policy, 2010-2, 94, p. 158-163.
- Lämsä Riikka, Kokko Simo, Keskimäki Ilmo, Official projects, grass-roots solutions: the Sami people using cross-border health services in the Teno River valley (Finland–Norway). In : Glinos I., Wismar M. (eds.), Hospitals and Borders – Seven case studies on cross-border collaboration and health system interactions, European Observatory on Health, Observatory Studies Series, 2013, 31, p. 93-107, [en ligne] https://ressources.una-editions.fr/s/fmAqLKDkCedN9Go [consulté le 25/03/2021].
- Legido-Quigley Helena, Glinos Irene A., Baeten Rita, McKee Martin, Busse Reinhard,Analysing arrangements for cross-border mobility of patients in the European Union: A proposal for a framework, Health Policy, 2012-1, 108, p. 27-36.
- Lenaerts Koen, L’égalité de traitement en droit communautaire. Un principe unique aux apparences multiples. Cahiers de droit européen, 1991, 3.
- Ministère des Affaires Sociales et de la Santé, Décret no 2016-1023 du 26 juillet 2016 relatif au projet régional de santé, 2016, [en ligne] https://www.legifrance.gouv.fr/jorf/id/JORFTEXT000032938566 [consulté le 25/03/2021].
- Morata Francesc, Noferini Andrea, The Pyrenees- Mediterranean Euroregion: Policy Networks and Institutional Capacities. In : Bellini, N., U. Hilpert (eds.), Europe’s Changing Geography. The Impact of Inter-regional Networks, Routledge, Londres, 2013, p. 171-190, [en ligne] https://ressources.una-editions.fr/s/AXpZEHAX9FZB9yz [consulté le 25/03/2021].
- MOT (Mission Operationelle Transfrontalière), Atlas de la Coopération Transfrontalière, 2007. Catalogue, [en ligne] http://www.espaces-transfrontaliers.org/fileadmin/flipbooks/atlas2007/files/assets/basic-html/index.html#7 [consulté le 25/03/2021].
- Moullé François, Espace à risques et réseaux de secours:l’exemple du massif du Mont-Blanc. Frontières et santé. In : Duhamel Sabine, Moullé François (dirs.), Frontières et santé. Genèses et maillages des réseaux transfrontaliers. Paris, L’Harmattan, 2010, p. 97-107.
- Noferni Andrea, Berzi Matteo, Camonita Francesco, Durà Antoni, Cross-border cooperation in the EU: Cross-border Cooperation in the EU: Euroregions amid Multilevel Governance and Re-territorialisation. European Planning Studies, 2020-1, 28, p. 35-56.
- Oliveras Xavier, La cooperación transfronteriza en la Cerdaña (frontera españa-francia), Boletín de la Asociación de Geógrafos Españoles, 2013, 62, p. 25-48.
- Oliveras Xavier, Durà Antoni, Perkmann Markus, Las regiones transfronterizas: balance de la regionalización de la cooperación tranfronteriza en Europa (1958-2007), Documents d’Anàlisi Geogràfica, 2010-1, 56, p. 21-39, [en ligne] https://ressources.una-editions.fr/s/KPNxLEFFEqLagdS [consulté le 25/03/2021].
- Oliveras Xavier, Trillo Juan-Manuel, Fronteras en el contexto español: ¿barreras o puentes para la cooperación sanitaria?, Documents d’Anàlisi Geogràfica, 2014-1, 60, p. 135-159.
- Osakidetza, Firma del Convenio de Cooperación Transfronteriza en Asistencia Sanitaria Urgente. Bayonne, 2010.
- Perkmann Markus, Cross-border regions in Europe. Significance and drivers of regional cross-border co-operation, European Urban and Regional Studies, 2003-2, 10, p. 153-171
- Progress Consulting & Living Prospects, La gestione dei sistemi sanitari negli Stati membri dell’UE. Il ruolo degli enti locali e regionali, Union Européenne, Comité des Régions, 2012. [en ligne] https://op.europa.eu/it/publication-detail/-/publication/7e0508a6-8e7b-47b7-a09d-69db5a9b2a28 [consulté le 25/03/2021].
- Renard Jean-Pierre, Duhamel Sabine, Une coopération hospitalière et médicale à la croisée des chemins: l’espace transfrontalier franco-belge, In: Duhamel S., Moullé F. (dirs.), Frontières et santé. Genèses et maillages des réseaux transfrontaliers. Paris, L’Harmattan, 2010, p. 85-95.
- Sabaté Josep Maria, Salud sin fronteras, Revista de Administración Sanitaria, 2009-4, 7, p. 631-638.
- Sahlins Peter, Boundaries: the making of France and Spain in the Pyrenees, Berkeley, Univ of California Press, 1991.
- Sanjuán José M., Gil Trasfí Joan, One hospital for the border region: building the new Cerdaña Hospital (Spain–France). In: Glinos I, Wismar M (eds.), Hospitals and Borders, 2013, p. 155-179.
- Séchet Raymonde, Keerle Régis, Le projet d’hôpital commun transfrontalier de Puigcerdà: vers l’européanisation de la frontière en Cerdagne,Sud-ouest européen: revue géographique des Pyrénées et du Sud-Ouest, 2009, 28, p. 65-76.
- Séchet Raymonde, Keerle Régis, Le projet d’hôpital commun transfrontalier de Cerdagne : des difficultés de la coopération transfrontalière en matière de santé dans un contexte pourtant favorable, Annales de Geographie, 2010, 675, p. 536-558, [en ligne] https://www.cairn.info/journal-annales-de-geographie-2010-5-page-536.htm [consulté le 25/03/2021].
- Svensson Sara, Health Policy in Cross-border Cooperation Practices: The Role of Euroregions and Their Local Government Members, Territory, Politics, Governance, 2016-1, 5, p. 47-64.
- Taillon Ruth, The role of community involvement in planning hospital services, Centre for Cross Border Studies, Armagh, 2010.
- Urteaga Eguzki, La coopération transfrontalière en Pays Basque, Harmattan, Paris, 2014.
- Vila Pau, La Cerdanya, Barcelona, Barcino, réédition 1984, Empúries, 1926.
- Wassenberg Birte; Reitel Bernard; Peyrony Jean; Rubió Jean, Territorial Cooperation in Europe – A Historical Perspective, Brussels,2015, [en ligne] http://ec.europa.eu/regional_policy/sources/information/pdf/brochures/interreg_25years_en.pdf [consulté le 25/03/2021].
- WGISCBO (Working Group on Innovative Solutions to Cross-Border Obstacles), Report, July 2016 – July 2017, 2017, [en ligne] https://ressources.una-editions.fr/s/Zn6FWDPwHymFzJG [consulté le 25/03/2021].
- WGISCBO (Working Group on Innovative Solutions to Cross-Border Obstacles), Background report, 2017, [en ligne] https://ressources.una-editions.fr/s/RH8KY4bqm3dEMWm [consulté le 25/03/2021].
- Wismar Matthias, Palm Willy, Figueras Josep, Ernst Kelly, van Ginneken Ewout, Busse Reinhard, Cross-border health Care in the European Union: Mapping and analysing practices and policies, Danemark, 2011, [en ligne] https://ressources.una-editions.fr/s/JZMDYmtX5a36dCE [consulté le 25/03/2021].
Notes
- Projet COOP-RECOT II, CSO2013-45257-P, financé par le Ministère espagnol d’Économie et Compétitivité, MINECO.
- https://www.b-solutionsproject.com/health
- https://www.healthacross.at/en
- http://poctefa-helinet.eu/fr/proyecto/
- https://ressources.una-editions.fr/s/WozEWtREmypAyTo





