Introduction1
Les maladies vectorielles sont un enjeu de santé publique avéré sur la zone frontalière amazonienne de l’Oyapock entre la France d’outre-mer en Guyane française2 et le nord du Brésil en Amapá. La présence de populations vulnérables et la mobilité des agents pathogènes contribuent au risque de paludisme dans ce territoire. Dans le même temps, l’émergence ou la ré-émergence d’arboviroses comme la dengue, le chikungunya, le Zika et la fièvre jaune menacent la santé des populations, comme cela a été observé lors des épidémies de chikungunya sur la zone de la frontière en 2014-2015, de Zika dans l’est du Brésil et en Guyane en 2015-2016 ou encore lors des récentes alertes sur la fièvre jaune en juillet 2017 en Guyane.
La vulnérabilité des populations de l’Oyapock3 aux maladies vectorielles est déterminée par les modes d’habiter le territoire, par les caractéristiques du milieu, par les conditions d’accès aux soins, par les actions de prévention, ainsi que par les modalités de coopération transfrontalière en santé. Dans la zone transfrontalière de l’Oyapock, les acteurs de la santé et les responsables politiques cherchent à prévenir les maladies vectorielles, à réduire leur conséquence et à promouvoir la santé. L’enjeu des maladies vectorielles, comme tout enjeu de santé, n’est perçu chez l’individu que lorsqu’il est confronté ou qu’il se sent exposé à la maladie ; c’est souvent par la maladie que l’individu et le groupe social appréhendent les enjeux de santé d’un territoire. Il convient donc de recueillir les vécus de santé autour des maladies vectorielles pour apporter les réponses les plus adéquates à la lutte contre les maladies vectorielles dans ce territoire de marge. L’association de la population, des acteurs de santé in situ et des politiques locaux s’impose afin de contextualiser l’analyse et les recherche de réponse. La mise en œuvre d’une démarche participative s’impose afin de ne pas décréter les solutions d’action mais de les co-construire. Le recours aux méthodes qualitatives est notamment aux groupes de discussion (focus group) ainsi qu’à la cartographie participative permet de recueillir des expériences de santé. La première question qui se pose est : quels sont les leviers pour la lutte contre les maladies vectorielles pour ce territoire transfrontalier ? La recherche d’une réponse conduit à s’intéresser à la connaissance des spécificités du territoire, à la prise en compte des vécus de santé avant d’analyser les pistes d’action, par exemple, biologique (lutte anti-vectorielle, dépistage des asymptomatiques, prophylaxie, …), sociale, humaine et culturelle (aménagement du territoire, perception de la maladie, approche de santé communautaire… ) et aussi politique (renforcement de la coopération transfrontalière).
Les maladies vectorielles sont à la fois une réalité biologique et sociale, individuelle et collective, ce qui rend la mise en œuvre de la lutte plus ou moins complexe. S’intéresser à la santé des habitants de l’Oyapock s’est aussi s’intéresser à une composante essentielle du développement humain des sociétés du bassin de vie de l’Oyapock et ouvrir de nouvelles pistes d’action pour la coopération transfrontalière.
La zone transfrontalière de l’Oyapock : une marge territoriale et sociale
Une frontière organise une région particulière de part et d’autre d’une limite internationale et d’une aire à l’intérieure des pays frontaliers dont l’extension varie selon la portée des relations transfrontalières. L’idée de frontières revêt des significations différentes. Le mot frontière implique historiquement ce que son étymologie suggère : ce qui est au front. À l’origine, ce concept n’était pas lié aux notions juridique ou politique. Il est né comme un phénomène de la vie sociale, spontané et signalant les marges du monde habité, ce que représente le bassin de vie de l’Oyapock pour les populations riveraines.
En revanche, le mot « limite » d’origine latine a été créé pour designer la fin d’une unité politique territoriale, ce qui a été renforcé par le concept moderne d’État (Machado, 2005). En anglais, plusieurs termes définissent la frontière : border, boundary et borderland (Prescott, 1987). Le mot « border » fait référence à l’aire adjacente à une ligne limite internationale, le mot « boundary » à la limite elle-même ; et le mot « borderland » considère les zones situées des deux côtés d’une limite internationale (Rumley & Minghi, 1991). C’est avec ce dernier sens que ce travail aborde la question de la frontière entre le Brésil et la Guyane.
Pour caractériser la frontière franco-brésilienne au prisme des enjeux de santé publique plusieurs travaux académiques peuvent être mobilisés. La notion de « Paysages frontaliers », développée par D. Rumley et V. J. Minghi (1991), est pertinente dans le territoire frontalier de l’Oyapock parce qu’ici une limite internationale exerce une forte influence sur les territoires connectés à la zone frontalière et y instaure des dynamiques particulières. Ainsi, la frontière de l’Oyapock est un territoire particulier caractérisé par une dualité émergente par renforcement de l’effet de frontière par la construction du pont de l’Oyapock (Letniowska-Swiat et Morel, 2012) : elle attire ou repousse selon la qualité des relations entre les deux pays à un moment donné et elle détermine la zone transfrontalière comme zone de contact ou comme zone de séparation selon les situations. De plus, la frontière de l’Oyapock est une enveloppe d’un ensemble d’institutions, de pratiques et de modes de vie qui s’y déroulent de manière tout à fait spécifique. La frontière est donc un objet d’étude privilégié pour la compréhension des relations internationales, ainsi que pour la comparaison des politiques publiques de différents pays notamment dans le cas présent en termes de santé publique.
De plus, les travaux de A. Bouchaton (2010) peuvent être également mobilisés. Ces derniers portent sur les réseaux de soins transfrontaliers entre le Laos et la Thaïlande. Ils montrent que les flux de recours aux soins sont notamment incités par la forte asymétrie entre les deux pays, tout particulièrement en lien avec les systèmes de santé. Cette situation est comparable à la zone transfrontalière entre le Brésil et la Guyane : il y existe un flux de recours aux soins des Brésiliens vers la Guyane constitués pour la plupart par des relations informelles. A. Bouchaton (op.cit., p. 156) cherchait à identifier comment les réseaux sollicités par les patients qui ont recours aux structures thaïlandaises contribuent à l’émergence de nouveaux territoires, en l’occurrence des territoires transfrontaliers. De part et d’autre des rives de l’Oyapock de tels territoires émergent et fonctionnent en fonction des leviers d’accès aux soins mobilisés.
Enfin, les travaux de D. Newman (2006) qui proposent une approche selon laquelle les frontières devraient être étudiées non seulement de haut en bas, mais aussi de bas en haut, en mettant l’accent sur les témoignages et expériences individuels, légitime notre choix méthodologique de créer de la donnée à partir d’une démarche participative. Comme l’étude portée par D. Newman, notre démarche se propose de créer des données sur la prévention des maladies vectorielles et la coopération transfrontalière en santé entre l’Amapá et la Guyane avec des acteurs locaux de la santé et de la prévention.
La frontière entre la France et le Brésil suit le fleuve Oyapock sur environ 430 km à partir de l’Océan Atlantique, puis, accompagne la limite du bassin versant du fleuve Amazone sur environ 300 km en forêt équatoriale, avec deux villes jumelles, Oiapoque et Saint-Georges-de-l’Oyapock4. Pour le Brésil, il s’agit d’une petite partie de ses 16 000 km de frontières « internationales » avec ses 588 municipalités frontalières (Ministério da Integração Nacional do Brasil, 2005), dont la partie nord est dénommée l’« Arc Indigène » (Machado, 2010). Pour les deux pays, cette frontière est aussi celle entre deux systèmes politiques, économiques et sociaux supranationaux : le Mercosur et l’Union européenne.
La région de l’Oyapock a fait l’objet d’enjeux territoriaux entre la France et le Brésil depuis le XVIIe siècle et qui se sont intensifiés à partir de la signature du traité d’Utrecht (1713). Cette dispute territoriale fut nommée le « contesté franco-brésilien ». En 1900, suite à un arbitrage par la Suisse, il est décidé que la frontière amazonienne entre le Brésil et la France serait délimitée par le fleuve Oyapock. Cette décision ne fut pas acceptée tout de suite par la France qui n’a signé qu’en 1919 la convention d’arbitrage de la frontière, dont les détails furent discutés pendant une grande partie du XXe siècle.
La zone transfrontalière de l’Oyapock entre l’État d’Amapá (792 295 hab., IBGE, 2016), au nord du Brésil, et la Guyane (252 338 hab., INSEE, 2014), s’organise le long du fleuve transfrontalier éponyme (fig. 1). Dans ce territoire, la notion de marge prend tout son sens. Les territoires unis par le fleuve correspondent à deux régions ultrapériphériques de la France et du Brésil. De plus, les communes de l’Oyapock sont parmi les plus isolées des centralités administratives, économiques et sanitaires de leurs espaces régionaux de rattachement. Les municipalités brésiliennes et françaises sont localisées à une distance importante de leur capitale nationale : ≈ 2 500 km de Brasília et ≈ 7 000 km de Paris, par avion à partir des capitales régionales, respectivement Macapá et Cayenne. Ces deux capitales régionales sont elles-mêmes relativement éloignées de la frontière : ≈ 600 km pour Macapá et ≈ 200 km pour Cayenne. D’autres contraintes à la mobilité dans la zone accentuent la position de marge territoriale de ce bassin de vie tant du côté français que brésilien : côté français, le poste de contrôle de police sur la route de Cayenne installé à l’entrée du pont de l’Approuague à 77 km de Saint-Georges (1 heure de route en voiture) ; de part et d’autre de l’Oyapock, les restrictions de passage sur le pont transfrontalier ; enfin, côté brésilien, la portion de piste non goudronnée de la BR1565, parfois impraticable en saison des pluies, permettant de rejoindre Macapá. À ces contraintes physiques et politiques s’ajoute la contrainte administrative du visa ou de la carte transfrontalière6 de résident obligatoire pour les Brésiliens se rendant en Guyane, ce alors que les ressortissants français peuvent séjourner au Brésil 90 jours sans visa.
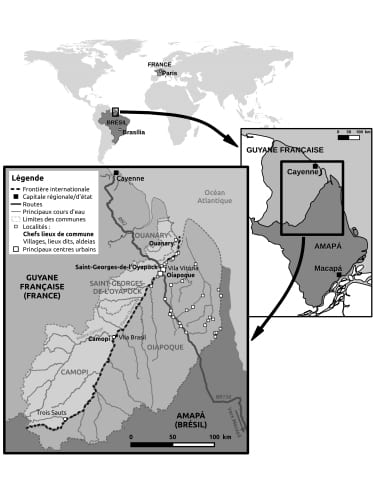
Du point de vue administratif, le territoire s’organise autour de la commune brésilienne d’Oiapoque et de trois communes guyanaises : Saint-Georges, Ouanary et Camopi.
Selon les services de recensement brésilien et français, respectivement l’IBGE et l’INSEE, Oiapoque comptait 24 263 habitants, Saint-Georges 4 012, Camopi 1 719 et Ouanary 140 en 2015. « Le peuplement des rives de l’Oyapock se présente comme une mosaïque socio-culturelle sans réel métissage. »
Environ 30-35 % de la population de ces communes est amérindienne, avec des communautés sédentarisées d’environ 7 000 membres au Brésil (IEPÉ, 2017) et 2 000 en Guyane. Les populations amérindiennes brésiliennes d’Oiapoque vivent principalement dans des petits villages (aldeia) en territoires délimités et à accès réglementé. Sur la rive française de l’Oyapock, les communautés amérindiennes résident principalement à Camopi, Trois-Sauts, dans certains quartiers de Saint-Georges et dans de très petits villages familiaux appelés « campous » le long des cours d’eau. À côté des lieux de peuplement légaux et anciens, des quartiers d’habitats spontanés, informels (bairro invasào) et récents se sont développés dans la commune d’Oiapoque le long du fleuve. Vila Vitoria en face de Saint-Georges, ou encore Ilha Bela et Vila Brasil en face de Camopi, sont des lieux de peuplement de populations diverses s’installant face aux implantations humaines françaises pour exploiter au mieux le différentiel frontalier existant entre la France et le Brésil.
L’Oyapock est non seulement un bassin de vie mais aussi un espace de migration, passage obligé sur les routes migratoires du bassin amazonien. Tant du côté français que brésilien, à l’échelle locale, il existe peu d’informations concernant les flux migratoires traversant la frontière entre le Brésil et la Guyane. Des auteurs indiquent que des voies migratoires en lien avec l’orpaillage illégal passent par Oiapoque (Piantoni, 2011 ; Gomes, 2015). Il est certain que dans cette interface que forme le fleuve-frontière Oyapock les raisons de la migration sont multiples et complexes.
La population de l’Oyapock, tant du côté français que brésilien, n’a pas terminé sa transition démographique. Le taux de natalité reste important, tandis que le taux de mortalité diminue au fil des années. Comme dans beaucoup de territoires, la transition démographique de la vallée de l’Oyapock s’accompagne par d’autres transitions importantes, notamment d’une transition épidémiologique : l’incidence des maladies et leurs causes changent ; mais aussi d’une transition dans l’éducation, d’une transition urbaine, et d’une transition du marché du travail.
En 2010, l’Indice de Développement Humain (IDH) à Oiapoque (0,658) était plus faible que l’IDH de la Guyane (0,740), lui-même plus faible que l’IDH national en France qui était de 0,883 en 2010 et de 0,884 en 2013 (UNDP, 2014). D’après O. Sudrie (2013), l’IDH de la Guyane correspondait, en 2010, à celui atteint en France métropolitaine en 1983, soit un retard de 27 ans. L’IDH au niveau du Brésil était de 0,744 en 2013, 0,754 en 2015 (tabl. 1). Selon l’Atlas du Développement du Brésil (Atlas do Desenvolvimento Humano no Brasil, 2013), la part de la santé dans l’IDH est beaucoup plus faible (0,527) à Oiapoque en comparaison du niveau fédéral brésilien (0,816).
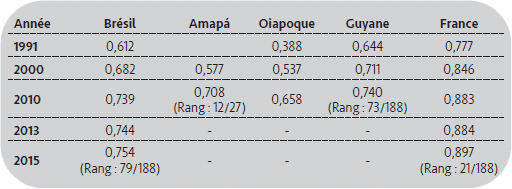
Les rangs sont donnés en fonction de l’IDH de l’ensemble des 188 pays pour lesquels des données sont disponibles, et en fonction de l’IDH des 27 états brésiliens.
Le développement social dans le territoire de l’Oyapock est difficile à caractériser en raison d’un manque de données à l’échelle municipale en Guyane. Sur le terrain, la rive française du fleuve est caractérisée par une part importante de la population sans accès à l’eau potable, sans assainissement et vivant dans des logements insalubres, parfois très dégradés. Le mouvement social de 2017 en Guyane, avec une grève générale, des blocages routiers filtrants et l’organisation en collectifs de la population pendant deux mois, a révélé les difficultés quotidiennes des habitants de Guyane, ce y compris sur la zone de la frontière de l’Est guyanais et dans certains villages amérindiens.
Mise en œuvre d’une approche qualitative
L’étude trouve sa justification dans la nécessité de compléter les connaissances sur la santé dans la zone transfrontalière pour mieux saisir les difficultés d’accès aux soins de part et d’autre de la frontière et produire des recommandations afin d’améliorer la situation des populations et réduire les inégalités en santé sur ce territoire. L’étude doit participer à la caractérisation de la vulnérabilité des populations face aux maladies vectorielles, par la collecte de données qualitatives et l’analyse des perceptions des participants. Plus spécifiquement, elle doit permettre de :
- Identifier les problèmes de santé, notamment en lien avec les maladies vectorielles, tels qu’ils sont perçus par les participants ;
- Explorer les adaptations des pratiques quotidiennes des participants au contexte local ;
- Collecter les différentes visions des participants sur les forces et les faiblesses de la coopération transfrontalière en santé.
Les données collectées sont de première main. La démarche qualitative retenue et transférable sur chaque site d’étude mobilise des groupes de discussion (focus groups) lors desquels les échanges sont organisés autour de 12 questions structurantes et un atelier de cartographie participative.
L’approche par groupes de discussion a été retenue, d’une part en raison des contraintes de temps et d’autre part, parce qu’elle permet de mettre en place des échanges nourris pour aborder en groupes des questions liées aux attentes d’un collectif et non d’un individu sur un sujet ciblé, dans le cas présent les maladies vectorielles. Seulement 10 jours étaient dédiés à la collecte de l’information sur le terrain pour une équipe de 6 personnes dans un contexte géographique peu aisé des points de vue de l’organisation technique et de l’obtention des autorisations règlementaires. Les considération éthiques, différentes en France et au Brésil, ont été respectées au cours de l’étude. En France, aucune autorisation n’a été nécessaire compte tenu de la démarche utilisée. En revanche, la recherche et le protocole développés ont obtenu l’accord du Comité d’Éthique Brésilien (CAAE 54416416.9.0000.5248). Lors de chaque atelier, des formulaires de consentements et l’anonymisation ont été garantis. La méthode par groupes de discussion permet une rapidité d’exécution en termes de production de données. Il s’agit d’une étape exploratoire qui pourra être complétée par des entretiens individuels lors d’investigations futures.
Le recrutement des participants s’est fait au travers de 3 conditions : être en activité dans le domaine de la santé, de la prévention, ou impliqué dans la gouvernance locale ou encore faire partie d’organisations (associations), être en contact avec la population et travailler sur la zone transfrontalière. La prise de contact s’est opérée par courrier et/ou par contact direct.
Un atelier « groupe de discussion » a été conduit dans chacun des 3 principaux pôles de concentration démographique à savoir Saint-Georges, Camopi et Oiapoque :
- Les collectes de données de terrain ont été menées en avril 2016 suite à une phase d’investigations exploratoires en juillet 2015 ;
- Les trois groupes de discussion ont compté 27 participants au total (tabl. 2) ;
- Les informations recueillies dans les formulaires de consentements ont permis de caractériser les groupes de participants (tabl. 3).
Situation et représentations concernant la santé
Les conditions environnementales sont réunies pour la présence des vecteurs sur la zone transfrontalière : Aedes Aegypti, moustique vecteur des arboviroses, est rencontré dans les zones anthropisées du littoral. Le moustique Anopheles (principalement Anopheles Darlingi) peut transmettre le paludisme (Plasmodium Falciparum ou Plasmodium Vivax) dans les territoires de l’intérieur et en forêt.
Si la vaccination contre la fièvre jaune est obligatoire en Guyane dès 1967, elle ne l’est pour le Brésil et l’Etat de l’Amapá que depuis 1994. En août 2017, pour la première fois depuis 1989, un cas de fièvre jaune a été recensé en Guyane. Un cas mortel. La patiente décédée « aurait pu être contaminée dans la zone de Oiapoque au Brésil » (ARS, 2017) car cette dernière avait séjourné dans la vallée de l’Oyapock.
Sans vaccin efficace, les autres maladies vectorielles sont des menaces pour la santé des populations : menaces épidémiques pour les arboviroses et endémiques pour le paludisme (fig. 2).
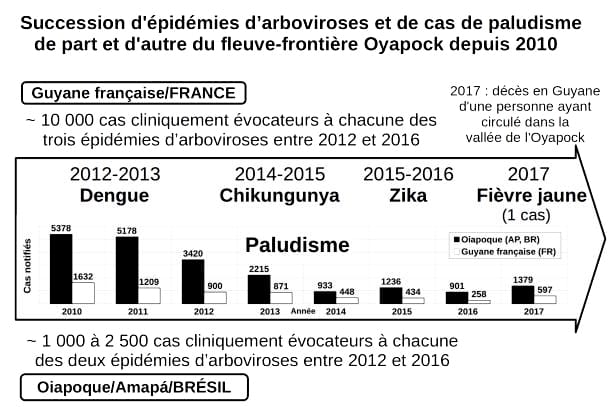
Sources : CIRE Guyane (2018), ARS (2017), Municipalité Oiapoque (2018), SVS Amapá (2018). Conception V. Morel.
Les groupes de discussion de Camopi et de Saint-Georges ont présenté des perceptions différentes concernant les questions de santé sur la zone de la frontière. À Camopi, les principaux problèmes étaient les maladies communes (rhumes et petites grippes) ou encore en lien avec l’environnement (diarrhées et maladies à transmission vectorielle). Quant à Saint-Georges, les principaux problèmes de santé exprimés sont le diabète, les grossesses précoces et les violences faites aux femmes. Dans les deux communes, les maladies sexuellement transmissibles et l’addiction à l’alcool sont mentionnées. Ces représentations rejoignent les problèmes de santé identifiés dans l’ensemble des centres de santé de Guyane (Ville, 2014 ; Guarmit, 2015 et 2016). En Guyane, il est impossible d’obtenir un profil complet de la situation sanitaire avec des données désagrégées
à l’échelon municipal. Notons que les perceptions exprimées lors des groupes de discussion correspondent à la situation globale décrite dans les documents stratégiques de santé publique (ARS de Guyane, 2011) et le second Plan Régional Santé Environnement de Guyane (ARS de Guyane, 2012).
Les principales maladies mentionnées à Oiapoque sont les maladies vectorielles (paludisme, dengue, chikungunya, Zika et leishmaniose). D’autres maladies infectieuses (VIH) sont évoquées, mais aussi les cancers (du poumon et du col de l’utérus) et plus rarement les enjeux de santé en lien avec le défaut de prévention pendant la grossesse, les fausses couches, les diarrhées et l’auto-médication. Comme en Guyane, les données de santé à l’échelon municipal sont rares mais les données collectées se rapprochent des informations présentées dans un rapport produit à l’échelle de l’État d’Amapá par le Ministère de la Santé (2011).
Lors de l’atelier de Saint-Georges, les maladies vectorielles ne sont pas particulièrement mentionnées. À Camopi, elles ne sont pas présentées comme un problème de santé important, du fait de l’absence de vecteurs d’arboviroses et du faible nombre de cas de paludisme ces dernières années. Pour les deux groupes de discussion, les groupes identifiés vulnérables au paludisme correspondent à ceux cités par la littérature à savoir les groupes amérindiens et les personnes travaillant en forêt en lien avec les activités minières aurifères (Musset, 2014).
À Saint-Georges, les populations vulnérables aux arboviroses ne sont pas spécifiquement mentionnées (voire identifiées) lors du groupe de discussion. Ce résultat est surprenant compte tenu des récentes épidémies. Quant à Camopi, les personnes vulnérables sont identifiées comme celles qui voyagent dans les zones à risque hors du village.
À la fin de chaque temps d’échanges des groupes de discussion, un atelier de cartographie participative était proposé permettant aux participants de localiser les espaces présentant des problèmes environnementaux et/ou de santé d’après leur connaissance fine et intime des territoires. L’idée est de repérer sur une image satellite des éléments inédits sur les aspects de santé environnementale de chaque commune exprimés par les participants. Ici, l’image est mobilisée pour libérer la parole. L’image devient support de réflexion collective et de co-construction pour comprendre avec les participants leurs visions, les systèmes d’interaction inscrits dans le territoire voire les leviers d’action les plus efficaces.
Les résultats cartographiques sont présentés sur la figure 3.
Les systèmes de santé et les représentations collectées
Dans la zone transfrontalière de la Guyane et du Brésil, deux systèmes de santé nationaux coexistent. Dans les deux pays, l’hôpital public accueille de manière égalitaire et universelle toute personne s’y présentant pour des soins. Les modalités de prise en charge des frais de santé sont cependant différentes pour les deux pays : le Brésil a un système de santé étatique national (de type « Beveridge ») caractérisé par une couverture universelle financée par l’État. Il existe aussi une offre privée d’assurances (le « Plano de saúde ») et de soins dont les coûts peuvent être très prohibitifs pour certains.
La France a un système de santé à assurance sociale nationale de type « Bismarckien » caractérisé par une sécurité sociale obligatoire pour le remboursement des frais de santé qui est financée par les employeurs et les salariés. Des dispositifs d’État permettent en complément l’accès aux soins pour les plus précaires, résidents et non affiliés par l’emploi au régime de sécurité sociale.
Au Brésil comme en Guyane, des programmes spécifiques contribuent au renforcement des systèmes de santé nationaux : au Brésil, en plus du système de santé spécial pour les Amérindiens (SAISI), le « Programme Plus de médecins » (Programa Mais Médicos) permet depuis 2013 l’emploi de médecins étrangers, notamment des médecins cubains, dans les structures de soins de premiers recours des zones à déficit de médecins7. C’était le cas pour les cinq Unités de Base de Santé d’Oiapoque. En Guyane, les Centres Délocalisés de Prévention et de Soin (CDPS), gérés par un service de l’hôpital de Cayenne (coordination des CDPS) et appelés communément Centres de santé, permettent un accès aux soins gratuits pour les populations des sites isolés. Il en existe un à Saint-Georges, deux dans la commune de Camopi (villages de Camopi « bourg » et Trois Sauts), complétés par des missions médicales périodiques dans les campous et dans la commune de Ouanary (Ville, 2014).
Malgré ces programmes, l’offre de santé reste inférieure au niveau national des deux pays. Par exemple, les ratios du nombre de médecins par habitant en 2017 sont de ≈ 5/10 000 à Oiapoque et ≈ 4/10 000 à Saint-Georges contre 19/10 000 au Brésil et 32/10 000 en France au niveau national (OMS, 2016).
Le fonctionnement des services de santé a également été abordé lors des groupes de discussion. À Camopi, la trop petite taille du centre de santé a été mise en avant, ainsi qu’un nombre insuffisant de pièces pour les soins, et sa localisation en zone inondable en période de crue du fleuve bordier.
À Saint-Georges, si le service Addictions a été décrit comme saturé, il n’a pas été pas fait mention de grandes difficultés concernant le centre de santé dans son fonctionnement global. À noter que, d’après des témoignages de soignants en 2017, le centre de santé de Saint-Georges semblait à la limite de sa capacité. Ce constat pourrait faire évoluer à plus ou moins long terme cette représentation.
Les rapports d’activités des centres de santé confirment globalement les résultats des groupes de discussion de Saint-Georges et Camopi (Guarmit, 2015, 2016).
Lors de l’atelier de Saint-Georges, l’absence de services sociaux sur toute la zone de Camopi, Saint-Georges et Ouanary, a été déplorée.
À Oiapoque, la faiblesse des services a été mentionnée en raison du manque de ressources (en services de santé, de diagnostics et en personnels) et du nombre important de populations mobiles à prendre en charge par les services de santé locaux. Cette situation fait l’objet de débats vifs entre participants au groupe de discussion, notamment entre associatifs et gestionnaires municipaux, ce qui révèle la place importante du plaidoyer associatif à l’échelle locale à Oiapoque.
L’analyse des discours des 3 groupes de discussion révèle que dans ces territoires transfrontaliers le besoin en compétences interculturelles pour les acteurs est majeur. Il est nécessaire d’appréhender la personne dans sa globalité, y compris parler sa langue et connaître sa culture :
« Il n’est pas possible de soigner une personne brésilienne de la même manière qu’un Amérindien ou un Créole. Nous devons respecter la personne dans son intégralité, y compris sa culture. »
— l310, SGO.8
« Nous nous adaptons aux Brésiliens qui viennent, évidemment nous allons essayer de parler leur langue, nous apprenons leur langue en fait »
— l561, CAM.
Les compétences interculturelles peuvent être définies comme « la gamme de comportements, attitudes et politiques qui vont prévenir les effets négatifs qui pourraient apparaître d’une mauvaise prise en compte de la culture des personnes dans les services de soins » (Downing, 2011 ; Brach, 2000). Aussi bien à Saint-Georges qu’à Camopi, cette question rejoint l’importance pour l’acteur de la santé et de la prévention de prendre en compte toutes les cultures rencontrées en Guyane (Bailleux, 2010) tout comme la diversité linguistique guyanaise. À Oiapoque, le principal défi qui a été mentionné est de répondre aux spécificités des groupes de populations amérindiennes.
Les tensions sur les valeurs et l’éthique en lien avec l’accès aux soins à la frontière se posent pour les professionnels de la santé mais aussi pour les autres acteurs en général. Durant les deux groupes de discussion guyanais, les questions en lien avec les valeurs et l’éthique ont été abordées de différentes manières. Les observations des discussions ont aussi révélé des réactions émotionnelles instructives pour l’analyse des représentations.
Aussi bien à Camopi qu’à Saint-Georges, les personnels soignants ont exprimé l’importance pour eux de soigner toutes les personnes ayant besoin de soins comme cela est inscrit dans les codes d’éthique des professionnels de santé (ONM, 2012 et ONI, 2010) et mentionné dans le Code de la Santé publique : les professionnels de santé doivent soigner chaque personne, quel que soit son origine, sa situation morale et familiale, son groupe ethnique, son pays ou sa religion.
À Camopi, quand le professionnel de santé a rappelé ces règles, un débat s’est ouvert au sein du groupe de discussion, notamment en lien avec la venue de Brésiliens au centre de santé.
À Saint-Georges, quand un des professionnels s’est exprimé sur son vécu, un silence a pesé quelques instants dans la salle :
« En tant que soignants, dire « Non » à une personne, dire « Je suis désolé je ne peux rien faire, ce n’est pas dans les règles » ce n’est pas rigolo [blanc] »
— l359, SGO.
« Je ne peux pas repousser des personnes qui viennent pour des soins, c’est contre […] le code et contre aussi [les] principes du Code de la Santé publique. Mais ensuite, pour continuer la prise en charge des soins, nous ne pouvons pas si les personnes ne sont pas en règle […] si elles n’ont pas de sécurité sociale »
— l370, SGO.
En dehors des professionnels de santé, un participant au groupe de discussion de Saint-Georges avec des responsabilités locales expose ses propres difficultés :
« L’ami que j’ai à Oiapoque et qui a une sérieuse infection qui ne peut pas être traitée là-bas, qu’est-ce que je peux faire ? […] le laisser sans soins ? »
— l966, SGO.
Ces fragments de discours renvoient non seulement aux questions des solidarités et des Droits de l’Homme que la vie à la frontière interroge au quotidien mais aussi aux habitudes de vie dans un bassin de vie transfrontalier.
J. van Olmen (2012, p. 33) indiquait que « les systèmes de santé ne sont pas que des structures mécaniques pour produire du soin, mais ils sont aussi des institutions sociales ». B. Marchal (2014) indiquait que les valeurs et les cultures constituaient des fonctions clefs des systèmes de santé. Une situation de tension entre les valeurs des personnes et leur réalité sur le terrain peut créer des situations de vulnérabilité dans le système de santé et au sein des communautés d’habitants. Ne pas soigner certaines personnes contredit au moins trois grandes théories philosophiques de l’éthique : d’un point de vue utilitariste, cela peut augmenter le risque épidémique pour la population générale ; dans la perspective kantienne, c’est une entrave aux droits humains universaux et, enfin, cela est en contradiction avec l’empathie et la solidarité entre les êtres humains nécessaires pour « faire société », ou, selon la perspective anti-utilitariste, le lien entre les personnes repose dans la réciprocité et la circulation du don (Caillé, 2007).
Lorsque le besoin de soins apparaît, traverser une frontière met la personne en situation de vulnérabilité : d’une part les conditions administratives d’accès aux soins ne sont pas toujours connues et réunies pour la prise en charge dans le système de santé du pays concerné ; d’autre part, il peut être difficile d’avoir des soignants avec toutes les compétences interculturelles répondant aux besoins. Enfin, une situation d’urgence médicale ne laisse pas forcément le temps de remplir toutes les conditions de séjours (visa, carte frontalière) avant de se rendre dans la structure de soins. Être en situation frontalière s’impose comme un déterminant de vulnérabilité.
À Oiapoque, les enfants, les femmes et les migrants sont identifiés comme groupes populationnels vulnérables. L’évocation des migrants est récurrente et beaucoup plus fréquente que dans les groupes de discussion du côté français. Les migrants brésiliens, originaires de différents États du Brésil parfois très éloignés de l’Amapá, franchissent clandestinement la frontière pour rejoindre des sites d’orpaillage illégaux guyanais implantés en forêt profonde. Cette situation de vulnérabilité renforcée des migrants en situation informelle est confortée par une littérature riche qui mentionne un état de santé plus dégradé des migrants sans papier tant aux échelles mondiale (Chauvin, 2015), européenne (Nys, 2011) et locale (notamment en Guyane : Carde, 2012 ; Jolivet, 2012), qu’à la micro-échelle d’un squat par exemple (Bergeon, 2015).
Coopération transfrontalière en santé
En dehors des questions maritimes, le premier acte officiel de la coopération bipartite date de 1996. Une Commission mixte transfrontalière se réunit périodiquement (Grenier, 2011). Depuis 2009, cette dernière est composée d’un Sous-Groupe de Travail Santé. Historiquement, il a permis d’aborder les sujets tels que l’Aide Médicale Urgente et les maladies infectieuses (VIH et maladies vectorielles) pour, plus récemment, s’ouvrir à d’autres domaines de la santé dans le cadre de deux lettres d’intention de 2012 et de 2014. Les objectifs actuels émanant des lettres d’intention sont notamment de lutter contre les maladies à potentiel épidémique, de renforcer les systèmes de santé et la vigilance en santé, de développer les ressources humaines en santé et d’améliorer la participation communautaire sur la zone transfrontalière (ARS, 2018). À l’échelle locale, un « Conseil du fleuve Oyapock » regroupe les autorités et des représentants de la société civile du bassin de vie. Plusieurs « Semaines de la santé à la frontière de l’Oyapock » ont déjà été organisées et des associations à vocation sanitaire et sociale (DAAC, DPAC, IDsanté …) ont des activités transfrontalières régulières.
À Saint-Georges et à Oiapoque, les groupes de discussion ont montré que les systèmes réglementaires sont perçus comme des freins ou comme inadaptés à la coopération au niveau local. Les participants ont mentionné que l’échelle du niveau de coopération (locale, régionale ou nationale) doit être mieux prise en compte.
Cette question est relativement bien connue pour les zones frontalières. M. Foucher (2007, p. 185) relève les difficultés pour l’État d’impliquer les autorités locales dans la coopération transfrontalière à la frontière entre la France et l’Allemagne. O. Denert (2004) indique que l’administration et les réglementations peuvent constituer un problème important en coopération en santé. Les travaux de la Mission Opérationnelle Transfrontalière en 2015 sur la frontière de l’Oyapock ont mentionné des difficultés en lien avec les « différences existantes entre les deux cadres réglementaires nationaux » (MOT, 2015).
À Saint-Georges, des participants au groupe de discussion ont déploré le manque de réunions transfrontalières, comme par exemple celles du Conseil du fleuve. Le manque de contacts entre les équipes médicales des deux côtés de la frontière a aussi été exprimé. Cela explique en partie que, aussi bien à Camopi qu’à Saint-Georges, les transferts transfrontaliers de patients sont problématiques, en dépit de l’existence d’une fiche navette partagée par les structures de soins de chaque côté de la frontière.
À Camopi, les difficultés de déplacement et de prises de contact pour se rendre aux réunions transfrontalières à Saint-Georges ou Oiapoque ont été citées comme une barrière à l’implication du village dans les projets de coopération.
À Oiapoque, le besoin de visa ou de carte de frontalier pour venir en Guyane a été mentionné comme une barrière à la coopération transfrontalière en santé.
Les limites de l’étude et retour d’expérience
La durée de la mission n’a pas permis la couverture intégrale de la zone transfrontalière : des groupes de discussion n’ont pas été menés dans le village de Ouanary (≈ 140 habitants), à Trois-Sauts (≈ 600 habitants du sud de la commune de Camopi) et dans les campous guyanais, les aldeias et autres lieux de vie brésiliens le long du fleuve.
Dans les trois municipalités où les groupes de discussion ont été réalisés, les modalités de recrutements n’ont pas permis la présence de certaines catégories d’acteurs, par exemple des médecins à Oiapoque ou des acteurs de la prévention à Camopi. À noter aussi que certains acteurs du côté français n’ont pas pu être présents du fait de la période de congés scolaires lors les groupes de discussion.
Pour ce qui est des questions abordées, les questions relatives à l’adaptation des acteurs à la situation gagneraient à être reformulées pour mieux explorer ce champ d’investigation.
La méthode utilisant les groupes de discussion pour étudier les représentations d’acteurs peut être biaisée notamment par les capacités individuelles à parler en public, notamment dans un contexte de multilinguisme frontalier. Des entretiens ou questionnaires individuels pourraient compléter cette première collecte de données qualitatives sur la question des représentations.
Même si l’équipe de recherche comptait plusieurs membres parlant les deux langues et connaissant bien les deux cultures des deux pays des groupes de discussion, un biais dans leur conduite et leur analyse peut subsister.
Conclusion
Cette étude est une première étape dans la connaissance des représentations des acteurs de la santé et de la prévention de la zone transfrontalière entre l’Amapá et la Guyane. Les trois communes sont toutes en position de marge frontalière et se singularisent par leur taille, leur population et les enjeux de santé publique. Les deux points forts de cette méthode sont ses caractères participatif et pluridisciplinaire.
Les premiers éléments analysés mettent bien en avant non seulement la diversité des facteurs de vulnérabilité des populations mais aussi la singularité des facteurs pour chacun des trois territoires analysés. Sur chaque site, différents facteurs de vulnérabilité sont en action et interagissent. La vulnérabilité ne correspond pas à la somme des vulnérabilités mais aux effets dominos induits entre les différents facteurs.
En termes de politique de prévention, il est important de faire émerger que les investigations menées révèlent que les maladies vectorielles n’apparaissent pas être les principaux enjeux de santé pour les personnes ressources interrogées. En revanche, les autres maladies plus communes semblent être davantage au cœur des préoccupations. Les éléments rapportés émanent principalement des soignants et des acteurs territoriaux. Afin de cerner au mieux la vulnérabilité du territoire et proposer des actions adaptées, une enquête spécifique auprès de la population devrait être menée. Recueillir les informations auprès des acteurs de la santé s’impose. La réduction de la vulnérabilité ne pourra se faire que par leur implication dans les actions développées.
Au final, la méthode mobilisée permet d’établir un premier diagnostic de vulnérabilité en vue d’alimenter une réflexion tant aux échelles locales que dans le cadre d’une coopération transfrontalière. En prenant en compte la dimension de la représentation de la vulnérabilité, elle constitue une étape préalable à l’élaboration d’une stratégie à long terme de gestion intégrée des enjeux de santé dans cette zone transfrontalière qui fonctionne avant tout comme un bassin de vie.
Pour répondre aux spécificités locales de la zone frontière, les acteurs de la santé et de la prévention mobilisent des capacités particulières mais doivent aussi être supportés par des politiques publiques à la bonne échelle d’intervention, en particulier au niveau local.
Bibliographie
- ARS de Guyane, Projet Régional de Santé Guyane 2011 – 2015, [en ligne] https://www.guyane.ars.sante.fr/le-prs-guyane-2011-2015 [consulté le 25/03/2021].
- ARS de Guyane, Plan Régional Santé Environnement, 2012, [en ligne] https://ressources.una-editions.fr/s/ntHXcjwzDYXd4Sg [consulté le 25/03/2021].
- ARS de Guyane, Confirmation d’un cas de fièvre jaune en Guyane. Communiqué de presse, 2018, [en ligne] https://www.guyane.ars.sante.fr/confirmation-dun-cas-de-fievre-jaune-en-guyane [consulté le 25/03/2021].
- Bailleux Mélina, Guyane : état de santé des populations et pratiques de promotion de la santé. La santé de l’homme, 2009, 404, p. 15-18, [en ligne] https://www.santepubliquefrance.fr/regions/guyane/documents/article/2009/guyane-etat-de-sante-des-populations-et-pratiques-de-promotion-de-la-sante [consulté le 25/03/2021].
- Bergeon Céline, Hoyez Anne-Cécile, « Être migrant et vivre en squat. La santé à l’épreuve des trajectoires résidentielles précaires ». (Géo)politique et santé + Varia, 2015-2, 26, [en ligne] https://journals.openedition.org/espacepolitique/3517 [consulté le 25/03/2021].
- Bouchaton, Audrey, « Recours aux soins transfrontaliers et réseaux informels : l’exemple lao-thaïlandais »,in Moullé Francis, Duhamel Sandrin (orgs.). Frontières et Santé : Genèses et maillages des réseaux transfrontaliers, Paris, L’Harmattan, 2010, [en ligne] https://hal.archives-ouvertes.fr/hal-01802367/ [consulté le 25/03/2021].
- Brach Cindy, Fraserirector Irene, « Can cultural competency reduce racial and ethnic health dispartities? A review and conceptual model ». Med Car Res Rev, 2000, 57, p. 181–217.
- Caillé Alain, Anthopologie du don. Le tiers paradigme. Paris : La Découverte, 2007.
- Carde Estelle, « Immigration(s) et accès aux soins en Guyane. Anthropologie et santé. Revue internationale francophone d’anthropologie de la santé », En quête de soins, Dossier, 2012, 5, [en ligne] https://journals.openedition.org/anthropologiesante/1003 [consulté le 25/03/2021].
- Chauvin Pierre, Vuillermoz Cécile, Simonnot Nathalie, Vanbiervliet Franck, Vicart Marie, Macherey Anne-Laure, Brunel Valérie, Accessto healthcare for people facing multiple health vulnerabilities: Obstacles in access to care for childrenand pregnant women in Europe. Paris: Doctors of the World – Médecins du monde international network, 2015, [en ligne] https://ressources.una-editions.fr/s/tZ8ANdxWoPCJ85e [consulté le 25/03/2021].
- CIRE Guyane. Bulletins de veille sanitaire et Points épidémiologiques de la cellule d’intervention en région (Cire) de Guyane et transmission aux auteurs, 2015 et 2018.
- Denert Olivier, 2004. « La coopération transfrontalière sanitaire de la Mission Opérationnelle Transfron-talière (MOT) », Les cahiers de la MOT, [en ligne] www.espaces-transfrontaliers.org [consulté le 25/03/2021].
- Downing Rosie, Kowal Emma, Paradies Yin, « Indigenous cultural training for health workers in Australia ». International Journal for Quality in Health Care, 2011-3, 23, p. 247-57, [en ligne] https://academic.oup.com/intqhc/article/23/3/247/1792622 [consulté le 25/03/2021].
- Foucher Michel, L’obsession des frontières, éditions Perrin, 2007, 185 p.
- do Socorro Gomes Margarete, Vieira José Luiz F., Machado Ricardo L. D., Nacher Matthieu, Stefani Aurelia, Musset Lise, Legrand Eric, Menezes Rubens A. O., Júnior Aldo A. P., Sousa Ana P. M., d’Almeida Couto Vanja S. C., d’Almeida Couto Álvaro A. R., « Efficacy in the treatment of malaria by Plasmodium vivax in Oiapoque, Brazil, on the border with French Guiana: the importance of control over external factors », Malaria journal, 2015, 14, article 402, [en ligne] https://malariajournal.biomedcentral.com/articles/10.1186/s12936-015-0925-7 [consulté le 25/03/2021].
- Grenier Georges-Marie (dir.), Guiana Francesa – Amapá, Melhor estruturar os territórios para intensificar os intercâmbios, Estudo do Instituto Nacional de Estatística e Estudos Econômicos, Agência Francesa de Desenvolvimento, Instituto de Emissão dos Departamentos de Ultramar, Guyane française, [en ligne] https://ressources.una-editions.fr/s/nWnc5sTgNHLRLSP [consulté le 25/03/2021].
- Guarmit Basma, Brousse Paul, Ville Muriel, Rapport d’activité du Pôle des Centres délocalisés de prévention et de soins pour l’exercice 2014, 2015.
- Guarmit Basma, Brousse Paul, Ville Muriel, Bilan d’activité du Pôle des Centres délocalisés de prévention et de soins de Guyane pour l’exercice 2015, 2016.
- IEPE, Os povos indígenas do baixo rio Oiapoque. Instituto de Pesquisa e Formação Indígena, 2017.
- Jolivet Anne, Cadot Emmanuelle, Florence Sophie, Lesieur Sophie, Lebas Jacques, Chauvin Pierre, « Migrant health in French Guiana: Are undocumented immigrants more vulnerable? », BMC Public Health, 2012, [en ligne] https://ressources.una-editions.fr/s/dE3sTaSxtbCPYzZ [consulté le 25/03/2021].
- Letniowska-Swiat Sylvie, Morel Valérie, « La frontière, discontinuités et dynamiques. Oyapock, un pont trop loin ? Un pont pour quoi ? », Géoconfluences, DGESCO, ENS de Lyon, 2012, [en ligne] http://geoconfluences.ens-lyon.fr/doc/typespace/frontier/FrontDoc6.htm [consulté le 25/03/2021].
- Machado Lisa Osorio, Cidades na fronteira internacional: conceitos e tipologia, Grupo Retis, 2010, [en ligne] www.igeo.ufrj.br/fronteiras [consulté le 25/03/2021].
- Machado Lisa Osorio, « Estado, territorialidade, redes. Cidades gêmeas na zona de fronteira sulamericana », in Silveira Maria Lucia (org.) Continente em Chamas, Globalização e território na América Latina. Rio de Janeiro, Civilização Brasileira, 2005, p. 243-284.
- Marchal Bruno, Hoerée Tom, Campos da Silveira Valeria, Van Belle Sara, Prashanth S. Nuggehalli, Kegels Guy, « Building on the EGIPPS performance assessment: the multipolar framework as a heuristic to tackle the complexity of performance of public service oriented health care organizations », BMC Public Health, 2014, article 378, [en ligne] https://bmcpublichealth.biomedcentral.com/articles/10.1186/1471-2458-14-378 [consulté le 25/03/2021].
- Ministère de la santé du Brésil, Sistema Nacional de Vigilância em Saúde, Relatório de Situação. Amapá, Brasília/DF, 5a edição, Ministério da Saúde, Secretaria de Vigilância em Saúde, Série C. Projetos, Programas e Relatórios, 2011.
- Ministério da Integração Nacional, Secretaria de Programas Regionais, Programa de Desenvolvimento da Faixa de Fronteira, Proposta de Reestruturação do Programa de Desenvolvimento da Faixa de Fronteira/Ministério da Integração Nacional, Secretaria de Programas Regionais, Programa de Desenvolvimento da Faixa de Fronteira, Brasília: Ministério da Integração Nacional, 2005.
- Ministério da Saúde, Programa mais médicos – dois anos: mais saúde para os brasileiros, Ministério da Saúde, Secretaria de Gestão do Trabalho e da Educação na Saúde, Brasília, Ministério da Saúde, 2015, 128 p, [en ligne] https://ressources.una-editions.fr/s/qDKDwzoF9E4XtQK [consulté le 25/03/2021].
- Mission Opérationnelle Transfrontalière (MOT), Preparation of the Luxembourgish Presidency of the EU Council Cross-border Cooperation: Obstacles to Overcome, 2015, [en ligne] https://ressources.una-editions.fr/s/ozTMjXH8MJWjsRC [consulté le 25/03/2021].
- Musset Lise, Pelleau Stéphane, Girod Romain., Ardillon Vanessa, Carvalho Luisiane, Dusfour I., Gomes Margarete S. M., Djossou Félix, Legrand Éric, Malaria on the Guiana Shield: a review of the situation in French Guiana. Mem Inst Oswaldo Cruz, Rio de Janeiro, 2014-5, 109, p. 525-533, [en ligne] https://www.scielo.br/scielo.php?script=sci_arttext&pid=S0074-02762014000500525 [consulté le 25/03/2021].
- Newman David. « The lines that continue to separate us: borders in our bordeless wold ». Progress in Human Geography, 2006-2, 30, p. 143-161, [en ligne] https://www.researchgate.net/publication/258174970_The_lines_that_continue_to_separate_us_Borders_in_our_%27borderless%27_world [consulté le 25/03/2021].
- Nys Herman, Gofin Tom, Mapping national practices and strategies relating to patients’ rights. p. 159-216. In Cross-border Health Care in the European Union, Mapping and analysing practices and policies, Wismar Matthias, Palm Willy, Figueras Josep, Ernst Kelly, van Ginneken Ewout. World Health Organization, 2011, on behalf of the European Observatory on Health Systems and Policies, [en ligne] https://ressources.una-editions.fr/s/W6asSxgHfeqHyg2 [consulté le 25/03/2021].
- Ordre National des Infirmiers, Code de déontologie des infirmiers, mis à jour en novembre 2016, [en ligne] https://www.ordre-infirmiers.fr/deontologie/publication-du-code-de-deontologie.html [consulté le 25/03/2021].
- Ordre National des Médecins, 2012. Code de déontologie des Médecins, mis à jour en octobre 2019, [en ligne] https://www.conseil-national.medecin.fr/code-deontologie [consulté le 25/03/2021].
- Organisation Mondiale de la Santé (World Health Organization). World health statistics 2015, WHO Library Cataloguing-in-Publication Data, 2016, [en ligne] https://ressources.una-editions.fr/s/CboTEgNxDegZFAX [consulté le 25/03/2021].
- Piantoni Frédéric, Migrants en Guyane, Arles/Cayenne, Actes Sud/Musée des Cultures guyanaises, Cayenne, 2011, 174 p.
- Programme des Nations Unies pour le Développement (PNUD), Rapport sur le développement humain, 2016, [en ligne] http://www.undp.org/content/undp/fr/home/librarypage/hdr/2016-human-development-report.html [consulté le 25/03/2021].
- Prescott John Robert Victor, Political Frontiers and Boundaries, Allen & Unwin, Londres, 1987.
- Roux Emmanuel, Barcellos Christovam, Gurgel Helen, Durieux L., Laques Anne-Élisabeth, Dessay Nadine, Un «Site Sentinelle» à la frontière franco-brésilienne pour comprendre et suivre les relations entre climat et santé. Environnement et géomatique : approches comparées France-Brésil (ENVIBRAS), Rennes, France, 2014.
- Rumley Dennis, Minghi Julian V., The geography of border landscapes, Londres, Routledge, 1991.
- Steiman Rebeca, 2012, Zona de Fronteira e Cidades Gêmeas: uma tipologia das interações fronteiriças. in: Zárate B. (Ed.), Espacios urbanos y sociedades transfronterizas en la Amazonia, Memorias, 3. Universidad Nacional de Colombia, Sede Amazonia, Instituto Amazónico de Investigaciones Imani, Leticia, 2012, p. 154-166.
- Sudrie Olivier, Vincent Joguet (org), Quel niveau de développement des départements et collectivités d’outre-mer ? Une approche par l’indice de développement humain. Agence Française de Développement, Document de travail n° 129, 2013, [en ligne] https://www.afd.fr/fr/ressources/quel-niveau-de-developpement-des-departements-et-collectivites-doutre-mer-une-approche-par-lindice-de-developpement-humain [consulté le 25/03/2021].
- Taylor Peter J., Political Geography: World Economy, Nation–State and Locality. Londres-New York, Longman, 1985.
- United Nations Population Division (UNDP), Sustaining Human Progress: Reducing Vulnerabilities and Building Resilience. Human Development Report 2014. Explanatory note on the 2014 Human Development Report composite indices, Brésil, 2014, [en ligne] https://www.undp.org/content/undp/en/home/librarypage/hdr/2014-human-development-report.html [consulté le 25/03/2021].
- Van Olmen Josefien, Criel Bart, van Damme Wim, Marchal Bruno, Van Belle Sara, Van Dormael M., Hoerée Tom, Pirard Marianne, Kegels Guy, Analysing Health Systems Dynamics. A framework. Studies in Health Services Organization & Policy, 28, 2nd édition, 2012.
- Ville M., Brousse P., Centres délocalisés de prévention et de soins : une approche pour les territoires isolés de Guyane. Territoires fragilisés : quelles stratégies pour la santé des populations ? Paris, Inpes, La Santé en Action, 2014, 428, p. 36-38, [en ligne] https://www.santepubliquefrance.fr/regions/guyane/documents/article/2014/centres-delocalises-de-prevention-et-de-soins-une-approche-pour-les-territoires-isoles-de-guyane [consulté le 25/03/2021].
Notes
- Les réflexions présentées dans ce texte se nourrissent des travaux portés par le projet de recherche GAPAM Sentinela (Guyane – AmaPá – Amazonas – Malária : site sentinelle transfrontalier de l’observatoire brésilien du climat et de la santé) porté, en France, par l’Institut de Recherche pour le Développement (IRD) et, au Brésil, par la superintendance de la veille sanitaire de l’état d’Amapá (SVS-AP), et financé par le programme franco-brésilien Guyamazon (Roux, 2014). Elle est aussi le fruit d’une collaboration avec le Laboratoire « Discontinuités » (UR 2468) de l’Université d’Artois et l’Observatoire Hommes-Milieux de l’Oyapock du CNRS, associés à l’occasion d’un stage du « Master of Public Health » de l’École des Hautes Études en Santé Publique en 2015-2016 (mémoire accessible sur internet : https://www.linkedin.com/in/benoit-van-gastel-69b62685). Cette étude a bénéficié du soutien financier de l’OHM Oyapock – USR mixte LEEISA (USR mixte 3456), dans le cadre du LabEx DRIIHM (11-LABX-0010- Investissement d’avenir) et du projet ODYSSEA (programme H2020 MSCA RISE, Europe).
- Dans le texte seul le terme de Guyane sera employé pour désigner la Guyane française.
- Précision toponymique : Oyapock désigne le nom du fleuve transfrontalier. Quant à l’orthographe Oiapoque, elle désigne à la fois le nom d’une ville et d’une commune. Oiapoque est une ville de l’Etat de l’Amapá installée sur la rive brésilienne de l’Oyapock.
- Dans la suite du texte la désignation Saint-Georges fera référence à Saint-Georges-de-l’Oyapock.
- Route fédérale n°156 reliant Oiapoque à la capitale régionale Macapa.
- Il s’agit pour les Brésiliens d’une « autorisation de séjourner par périodes maximales de 72 heures dans les limites du bourg de Saint-Georges-de-l’Oyapock ». Elle est créée par le décret n° 2013-1082 du 29 novembre 2013 portant modification du code de l’entrée et du séjour des étrangers et du droit d’asile (partie réglementaire) et du décret n° 2011-638 du 8 juin 2011 relatif à l’application de gestion des dossiers des ressortissants étrangers en France et aux titres de séjour et aux titres de voyage des étrangers.
- Les médecins cubains d’Oiapoque ont quitté leur fonction suite à l’élection de Jair Bolsonaro et sa volonté de mettre fin à l’accord avec Cuba et l’OMS signé dans le cadre du « Programa Mais Médicos ». Ce programme a toutefois été remplacer par le « Programa Médicos pelo Brasil » en 2019, autorisant certains médecins cubains à continuer à exercer sous certaines conditions. Voir : https://koetzadvocacia.com.br/aposentadoria-de-medicos-cubanos-no-brasil/ ; https://www.gov.br/planalto/pt-br/acompanhe-o-planalto/noticias/2019/08/programa-medicos-pelo-brasil-anuncia-18-mil-vagas ; https://www.in.gov.br/web/dou/-/portaria-n-71-de-10-de-dezembro-de-2020-293542316
- Code pour référencer la citation lors du groupe de discussion ici : ligne 310 de la transcription de Saint-Georges.








